По статистике, самыми распространенными диагнозами у наших соотечественников старше 35 лет, впервые обратившихся к врачу, являются гипертония, сопутствующие ей ишемия сердца и метаболический синдром. Выявить повышенное давление, его причины, и назначить лечение нужно как можно скорее. Если вовремя не начать борьбу с гипертонической болезнью, ее осложнения значительно ухудшают качество жизни и сокращают ее продолжительность на 10-15 лет. Поэтому каждому из нас стоит узнать, каковы внешние признаки высокого давления у человека, симптомы связанных с ним состояний и способы терапии – средствами традиционной и народной медицины.
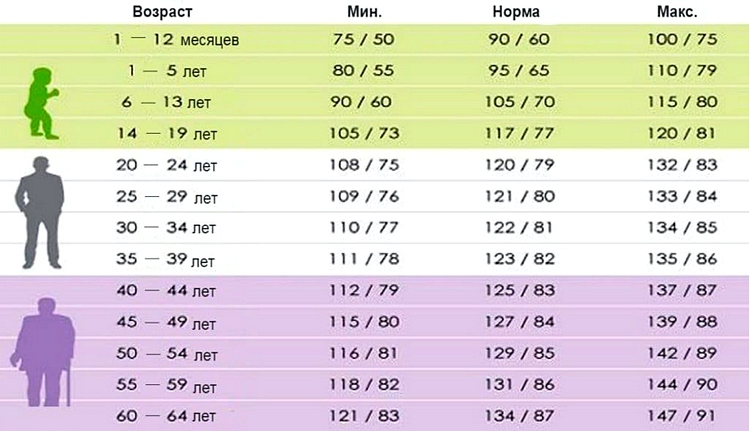
Нормы артериального давления
Интенсивность воздействия движущейся крови на стенки сосудов оценивают с помощью двух показателей, записанных в виде дроби. В ее числителе указывают систолическое давление, возникающее при выбросе крови в момент сокращения сердечной мышцы, в знаменателе – диастолическое, поддерживаемое сосудами в период расслабления сердца. Для детей и подростков (до 20 лет) нормальным считается АД 100/70 мм ртутного столба. С возрастом средняя норма постепенно увеличивается, причем для женщин ее показатели несколько ниже, чем для мужчин. Индивидуальные показатели могут немного отклоняться от нормативов.
Таблица 1
Давление не может быть постоянным на протяжении суток. Оно снижается, когда человек спит или отдыхает, возрастает при нервных или физических нагрузках. Причиной временного подъема систолического и диастолического показателя АД может быть:
- калорийный обед;
- интенсивная зарядка, подъем по лестнице, бег;
- переноска тяжестей;
- курение, употребление крепкого кофе;
- эмоциональное напряжение – из-за него учащается пульс, увеличивается количество крови, нагнетаемой сердцем в единицу времени;
- простудное заболевание или ОРВИ.
Признаки повышенного АД и его угроза для здоровья
У здорового человека через 15-20 минут после нагрузки давление опускается до нормальных значений. Если эластичность сосудов снижена, либо просвет закупорен холестериновыми отложениями, восстановление кровотока весьма затруднительно. Опасность высокого давления состоит в следующем:
- Уменьшается поставка крови к тканям и органам, они испытывают дефицит кислорода и питательных веществ.
- При критическом росте АД могут лопнуть не только капилляры, но и артерии: если это случается в мозге, возможна парализация, нарушение высшей нервной деятельности и даже смерть.
- Сгущается кровь, появляется склонность к тромбозу. Если тромб перекроет суженный просвет, наступает отмирание клеток в тканях из-за прекращения поступления кислорода.

Ощущение переутомления
Это невротический синдром, напоминающий состояние после физического труда или во время легкой простуды. Человек становится раздражительным, ему тяжело сосредоточиться, днем он постоянно хочет спать, а ночью не может заснуть, нередко наблюдается покраснение глазных яблок. Перечисленные проявления многим кажутся безобидными, но они сигнализируют о начальной степени гипертонии. У взрослого подобное состояние обычно возникает при показателях АД 140/90, а у ребенка – уже при 120/85 мм рт. ст.
Головные боли
Если заболевание продолжает усугубляться, кровеносные сосуды начинают страдать от избыточной нагрузки. В первую очередь, появляются нарушения мозгового кровообращения, поэтому гипертоников мучают приступы ноющей или сдавливающей головной боли. Параллельно при проверке глазного дна на данном этапе диагностируются атрофические изменения в сетчатке, свидетельствующие о повышении внутриглазного давления. Подобные симптомы гипертонии в сочетании с показателями тонометра 160/100 ед. у взрослых либо 130/100 у детей являются основанием для срочного посещения кардиолога и назначения лекарств от давления.
Боли в сердце
Человек ощущает тяжесть в области груди, начинает «ныть» сердце, появляется тахикардия и аритмия. Иногда болевые «прострелы» отдают в левую руку. Описанные симптомы говорят о том, что систематическое повышение АД привело к патологическим изменениям в коронарных сосудах и сердечной мышце.
Гипертонический криз
Этот комбинированный синдром характерен для 2-3 стадии гипертонического недуга, возникает он при резком скачке давления в сторону увеличения. Отмечаются нарушения в работе сердца, учащается пульс, поднимается температура тела, появляется отечность, немеют конечности, начинается тошнота и рвота, возможен обморок. Если не предпринять неотложных мер, больному грозит летальный исход.
Важно: Внешними признаками гипертонического криза (ГК) могут быть покраснение лица, общее перевозбуждение, повышение потливости (испарина на лбу), ощущение нехватки воздуха, одышка.
Внутричерепное давление
Нормативное значение силы давления спинномозговой жидкости на ткани головного мозга составляет 10-17 мм рт. ст. При различных патологиях мозгового кровообращения, воспалительных процессах, травмах, интоксикации ВЧД возрастает. Симптомы его подъема таковы:
- интенсивная боль давящего, пульсирующего и распирающего характера, ощущаемая во время подъема после ночного сна (область локализации – виски, лобная и затылочная часть);
- болевые приступы в зоне шеи;
- тошнота, рвота;
- отеки вокруг глаз;
- скачки артериального давления;
- разреженный пульс;
- ухудшение памяти, концентрации внимания, мыслительных функций;
- «туннельное» зрение, туман в глазах, нечеткие контуры изображения.
Снижение остроты зрения при высоком внутричерепном давлении может привести к слепоте.
Важно: Специфическими признаками повышенного ВД у грудничков является непропорционально быстрый рост головы, выпуклый родничок, появление косоглазия. В дошкольном и подростковом возрасте отмечаются головные боли, быстрая утомляемость, вялость, усиленная реакция на яркий свет, возможно и косоглазие.
Причины и факторы риска
Выяснение причин появления и развития гипертонии – непростая задача. Чаще всего болезнь вызывают нервные перегрузки, неправильный образ жизни, неблагоприятные климатические или производственные условия, иногда — наследственная предрасположенность. Особенно внимательными к своему здоровью должны быть люди, у которых вероятность гипертонической болезни обуславливают факторы риска:
- постоянные эмоциональные стрессы, связанные с работой или переживаниями личного характера;
- избыточная масса тела;
- пожилой возраст;
- хронические заболевания (воспалительные процессы в почках, эндокринные нарушения, шейный остеохондроз);
- прием лекарств (некоторые гормональные средства, антидепрессанты);
- сидячий образ жизни;
- недостаточная продолжительность сна;
- перенесенные ранее черепно-мозговые травмы.
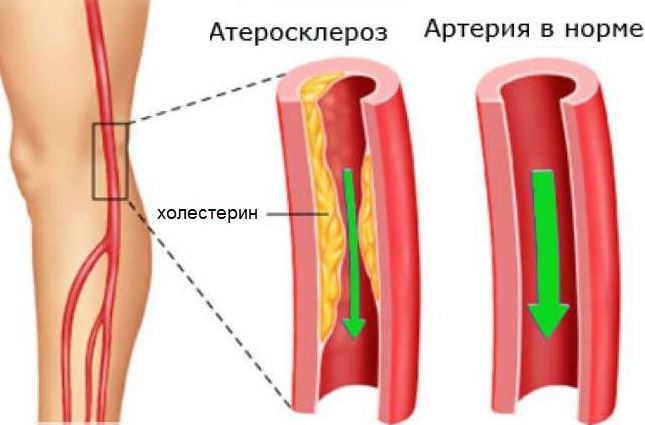
Для многих опасными факторами, приводящими к артериальной гипертензии, являются неправильное питание, прием алкоголя, курение. На кровяное давление негативно влияет высокое содержание в продуктах насыщенных жирных кислот. Они входят в состав пальмового и кокосового масла, используемых при производстве сметаны, спредов, кондитерских изделий. Повышают уровень холестерина в крови и, тем самым, способствуют увеличению АД скрытые жиры, присутствующие в колбасах, сосисках, сырах, закусках, печенье. Калорийность перечисленных продуктов очень высока, хотя, на первый взгляд, это незаметно.
Не менее вредна и скрытая соль – ее очень много в замороженных полуфабрикатах, рыбных палочках, пицце, черном хлебе. Избыток хлорида натрия приводит к структурным нарушениям в артериях, их ломкости и дряблости, увеличению нагрузки на сердечно-сосудистую систему.
Алкогольные напитки безопасны только в умеренных дозах. При большом количестве выпитого учащается сердцебиение, поэтому давление крови скачет вверх. Не менее губительно действие никотина при курении: из-за постоянного напряжения сосуды со временем теряют эластичность и сужаются, мешая свободному току крови.
Методы лечения
При высоком АД не следует заниматься самолечением. Необходимо обратиться к кардиологу, обследоваться. В зависимости от стадии гипертонии, причин высокого давления, сопутствующих заболеваний врач назначит соответствующее лечение. Безусловным требованием является устранение влияния большинства ранее перечисленных факторов риска:
- разумное снижение массы тела;
- нормализация режима дня с включением в него легких физических нагрузок;
- сбалансированное питание, бессолевая диета;
- оптимизация питьевого режима;
- запрет на курение и употребление спиртного.
Медикаментозное лечение
Оно рекомендовано при постоянном повышении показателей более 160/90 ед., а для сердечников и людей с почечной недостаточностью – от 130/85 ед. Обычно назначается комплексная терапия на базе препаратов разных групп для воздействия на все механизмы развития гипертонии и смягчения побочных эффектов. Перед приемом обязательна консультация врача, изучение противопоказаний (самое распространенное – это беременность).
- Мочегонные препараты – Циклометазид, Гидрохлортиазид, Гипотиазид, Торасемид. Они блокируют обратное всасывание натрия и хлора, уменьшают отечность, избавляют организм от лишней жидкости.
- Бета-адреноблокаторы – Карведилол, Соталол, Атенолол, Метопролол, Бисопролол. Они защищают сердечную мышцу, блокируя влияние на нее гормонов, которые способствуют сужению сосудов. Препараты обязательны для пациентов, страдающих стенокардией, сердечной недостаточностью, переживших инфаркт миокарда.
- Ингибиторы АПФ – Каптоприл, Беназеприл, Зофеноприл, Эналаприл, Физикард. Эти таблетки влияют на фермент, способствующий сужению сосудов. В результате снижается кровяное давление, восстанавливается гипертрофированный миокард.
Среди прогрессивных препаратов для снижения давления на 1-2 суток с минимумом побочных эффектов стоит назвать Лозартан, Эпросартан, Телмисартан, Кандесартан, Валсартан. Хорошо зарекомендовали себя блокаторы кальциевых каналов, позволяющие обходиться без мочегонных средств (Амлодипин, Дилтиазем, Верапамил, Нифедипин). Их также назначают при сочетании гипертонии с атеросклерозом, стенокардией, аритмией.
Какие меры принимать при гипертоническом кризе
Немедленно вызывают скорую медицинскую помощь (лучше всего – кардиологическую бригаду). Во время ожидания быстро и четко действуют по следующему алгоритму.
- Чтобы стабилизировать состояние, пациента с помощью подушек устраивают в удобной позе – полулежа.
- Расстегивают одежду, которая мешает свободно дышать. Поскольку при кризе ощущается нехватка воздуха, желательно проветрить помещение, укрыв больного.
- Ноги согревают грелкой, горчичниками или бутылкой с горячей водой.
- Гипертонику дают ранее назначенное, привычное для него лекарственное средство. В ином случае помогут следующие медикаменты: Коринфар, Капотен, Клонидин (или Клофелин), Каптоприл.
- Для снятия нервного напряжения применяют Корвалол – достаточно 20 капель.
Если гипертония осложнена нарушением сердечной деятельности, под язык кладут Нитроглицерин. Поскольку он резко снижает давление, может сильнее заболеть голова. Убрать это побочное явление поможет одновременный прием Валидола.
Народные средства
Лечение гипертонии 1 степени возможно в домашних условиях с применением различных растительных отваров, порошков, настоев. По рекомендации врача, в роли вспомогательных средств их включают в комплексную терапию при более запущенных стадиях болезни. Вот несколько наиболее результативных народных средств.
- Свежемолотое семя льна. Принимают трижды в день по столовой ложке, запивая водой, либо добавляют в салаты, супы, вторые блюда. Ненасыщенные омега-3 кислоты, содержащиеся в семени, нормализуют жировой обмен, нейтрализуют свободные радикалы, нормализуют вязкость крови, стабилизируют сердечный ритм, восстанавливают функции эндокринной системы и мозга. Природные липиды практически не имеют противопоказаний.
- Водочная настойка красных шишек сосны. Раскрывшиеся шишки моют, плотно укладывают в литровую банку, заливают водкой, помещают в темное место на 2-3 недели. Готовую настойку (она приобретает насыщенный темно-красный цвет) процеживают, употребляют с теплым подслащенным чаем по 1 ч. ложке трижды в день за 30 минут до еды. Домашнее средство полезно при повышенном АД, сердечно-сосудистых заболеваниях, постинсультных состояниях.
- Чеснок. В течение месяца дважды в день пьют чесночную воду. Вечером 2 зубчика чеснока тонко нарезают ножом, заливают водой комнатной температуры. Настой выпивают утром, готовят следующую порцию лекарства для вечернего приема. Средство способствует разжижению крови, предотвращает атеросклероз.
- Овощные соки. Для очищения и укрепления сосудов, снижения веса пьют фреши, приготовленные из свеклы, моркови, огурцов, сельдерея, петрушки, шпината или их смеси (для улучшения вкуса можно добавлять киви). Соки пьют за 20 минут до еды – по 0,5 стакана, 3-4 раза в день. Курс лечения – 1 месяц, затем – перерыв на 2 недели и продолжение приема.
Возможные осложнения
Если игнорировать гипертонию, последствия для организма могут быть плачевными, поскольку ее течение осложняется различными заболеваниями. Вот наиболее вероятные из них.
- Атеросклероз. При повышенном давлении симптомы этой болезни обостряются. В крови растет процент липопротеинов низкой плотности, формирующих на сосудистых стенках холестериновые отложения.
- Сердечные заболевания. В результате сужения коронарных артерий развивается стенокардия, ишемия, гипертрофия левого желудочка. При своевременном лечении деятельность сердца нормализуется.
- Патологические изменения в ЦНС. Хронические нарушения мозгового кровотока могут привести к инсульту.
- Болезни почек. Недостаточное кровоснабжение может спровоцировать почечную недостаточность.
- Гипертензивная ретинопатия. Это резкое ухудшение зрения (вплоть до полной его потери). Патологический процесс вызван дефицитом питательных веществ, поступающих вместе с кровью к зрительному нерву.
- Преэклампсия. Это осложненный вид гипертонии при беременности, выражающийся в тахикардии, головокружении, сильной отечности, падении слуха и зрения, стремительном наборе веса (до 600 г в неделю).
- Импотенция.
- Метаболический синдром. Комбинация симптомов, включающая ожирение, подъем АД, рост уровня сахара в крови, угрозу инсульта и инфаркта миокарда.
Важно: Высокое АД становится катализатором серьезных осложнений сахарного диабета – патологии сетчатки, диабетической стопы.
Профилактика
Гипертоническая болезнь нередко программируется на генетическом уровне, поэтому людям с осложненной наследственностью не стоит ждать, пока появятся признаки повышенного давления. Хотя врожденную предрасположенность устранить не получится, есть возможность снизить вероятность заболевания, управляя другими факторами риска. Помимо систематического контроля АД при помощи тонометра, рекомендуется принимать и другие профилактические меры.
- Раз в полугодие проходить углубленное медицинское обследование, особенно это касается пожилых людей.
- Избегать стрессовых ситуаций, относиться ко всему с оптимизмом.
- Ежедневно проводить легкую гимнастику (хотя бы по 15 минут), чтобы разогнать кровь и обогатить ее кислородом.
- Поддерживать нормальную массу тела с помощью здорового питания и физической активности. Вместо мясных и жирных блюд отдавать предпочтение постной рыбе, пище растительного происхождения.
- Ввести в меню больше продуктов с содержанием калия – в особенности, овощей и фруктов.
- Сократить до 5-6 г количество поваренной соли в дневном рационе. С этой целью ее заменяют пряными травами или лимонным соком, не употребляют приправ с ее добавлением, закусывают не солениями, а овощными салатами, зеленью.
- Уменьшить дозы и частоту приема спиртных напитков.
Не стоит увлекаться слабоалкогольным пивом, поскольку его употребляют обычно с соленой рыбой и другими закусками. Соль удерживает жидкость в организме и мешает ее выводу через почки, провоцируя отеки, рост массы тела, обострение артериальной гипертензии.