Некоторым больным кардиологи предлагают РЧА сердца – что это такое, однако, требует объяснения. РЧА или радиочастотная абляция сердца – это малое хирургическое вмешательство для лечения аритмий сердца. Некоторые нарушения сердечного ритма возникают из-за присутствия патологического участка. С помощью РЧА и действия электромагнитных волн этот очаг удается разрушить и избавить человека от аритмии.
Какие еще бывают абляции сердца
Абляция – это способ местной деструкции патологического очага. Дословно «абляция» означает «отнятие». Отнятие или удаление зоны нарушения проводится с помощью физических факторов. При радиочастотной абляции для этой цели используется энергия волн высокой частоты.
Существуют также следующие виды абляции:
- криоабляция – заморозка патологического очага с помощью жидкого азота;
- лазерная абляция – удаление очага с помощью мощного лазерного импульса;
- ультразвуковая абляция – использует высокофокусированный пучок ультразвуковых волн.
Плюсы и минусы РЧА
Большой плюс абляции – полное излечение от аритмии в подавляющем большинстве случаев. С помощью электрического тока высокой частоты патологический очаг нагревается до 40-60 градусов и выпаривается из тканей.
К другим преимуществам РЧА относятся:
- отсутствие необходимости открытой операции на сердце, вся процедура проводится через сосуды, которые связаны с сердцем;
- пациента не нужно долго готовить к операции (процедура абляции может быть назначена и проведена в течение нескольких дней);
- нет необходимости соблюдать строгий постельный режим (реабилитационный период короткий и более легкий);
- воздействие электрических волн направлено только на патологический очаг, остальные участки сердца не испытывают на себе действие абляции;
- отсутствует косметический дефект, шрамов не видно;
- мало противопоказаний;
- безболезненность.
Важно: Во время самой процедуры пациент не испытывает боль, но может почувствовать легкий дискомфорт, прилив тепла, сдавливания в груди. Все эти ощущения очень быстро проходят, буквально через несколько часов больной уже не вспоминает о подобных жалобах.
Минусами радиочастотной абляции являются:
- невозможность выполнить ее при всех аритмиях;
- высокая стоимость;
- трудности с проведением у людей с повышенной возбудимостью нервной системы;
- в некоторых случаях прижигание проводится не на всю глубину зоны аритмии, между мини-рубцом и здоровой тканью остается кусочек аритмогенной ткани, что может вызвать повторную аритмию.
Показания
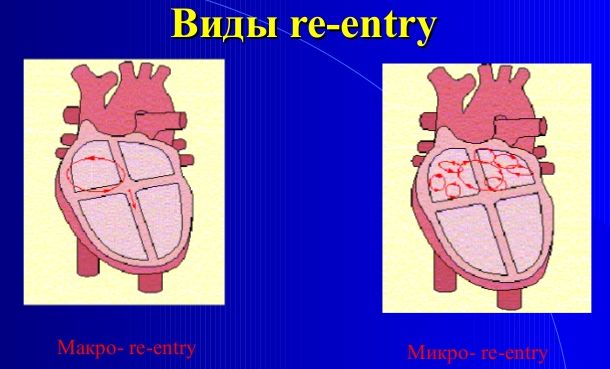
Радиочастотная абляция способна вылечить не каждую аритмию. Подходят только те, которые развиваются из-за повторного входа волны возбуждения и ее постоянного кружения по одному и тому же кругу. Такое явление называется «петля re-entry» («риентри» дословно – повторный вход). Она располагается в одном из участков предсердий или желудочков сердца и обозначается как аритмогенный субстрат или эктопический очаг (эктопия – что-то, что расположено не в том месте, где надо).
Петля re-enrty может быть:
- маленькой и зовется micro-re-entry;
- большой или macro-re-entry.
Важно: Радиочастотная абляция полностью удаляет зону аритмии, поэтому после процедуры аритмия более не может возникнуть. Этот метод неэффективен, если зону аритмии не удается установить.
Показаниями к РЧА сердца являются:
- синдром WPW;
- предсердная пароксизмальная тахикардия;
- трепетание предсердий;
- мерцательная аритмия;
- реципрокная АВ-узловая тахикардия;
- желудочковая тахикардия или частые желудочковые экстрасистолии (аритмия сердца, которая может перейти в желудочковую тахикардию).
Все эти нарушения сердечного ритма проявляются приступом сердцебиения (более 160 ударов в минуту), а некоторые из них вызывают обмороки и угрожают жизни пациента.
Дополнительным показанием является невозможность устранить аритмию с помощью препаратов, нежелательные побочные эффекты от высокой дозы или нежелание пациента длительно принимать лекарства.
Синдром WPW
Синдром Вольфа-Паркинсона-Уайта (английская аббревиатура WPW) представляет собой ситуацию, когда между предсердием и желудочком имеется дополнительный пучок нервных волокон. В нормальных условиях он неактивен, потому что есть основная «магистраль» – атриовентрикулярный (АВ) узел.
Если импульс идет через аномальный путь проведения, то сердце не фильтрует импульсы и сокращается в очень быстром ритме – более 200 ударов в минуту. В этом случае формируется «большая» петля re-entry, которая состоит из АВ-узла, дополнительного пучка и сердечной мышцы предсердий и желудочков. По этой петле импульс постоянно кружится, а у пациента возникает приступ сердцебиения и потери сознания.
Предсердная тахикардия
Предсердная тахикардия (быстрый ритм сердца) связана с наличием одного очага в левом или правом предсердии, где образуется петля. Этот очаг аритмии является началом патологических импульсов, а сам источник претендует на место главного водителя ритма, то есть пытается навязать свой ритм сердцу.
Трепетания предсердий и мерцательная аритмия
Обе аритмии относятся к предсердным, потому что зона поражения располагается в них, но при трепетании предсердий имеется «большая» петля вокруг трехстворчатого клапана. В то время как мерцательная аритмия возникает, если петель много и они очень маленькие. Каждая из петель диктует свой ритм сердцу. Чаще всего при такой аритмии петли образуются в левом предсердии возле места впадения легочных вен.
АВ-узловая тахикардия
При АВ-узловой тахикардии источником аритмии является сам АВ-узел. В нем возникает расщепление на два пути. По одному импульс идет от предсердий к желудочкам, а по другому в обратном направлении. В результате формируется «маленькая» петля и развивается приступ сердцебиения.
Желудочковая тахикардия
В некоторых случаях петля возникает в мышце желудочков, а точнее, между самыми мелкими ветвями нервов, проводящих импульс. В этом случае можно вылечить желудочковую тахикардию с помощью РЧА. В остальных случаях, если аритмия в желудочках не связана с петлей re-entry, абляция неэффективна.
Противопоказания
Абсолютных противопоказаний к РЧА нет, то есть процедура может быть выполнена почти всегда. Существует однако ряд противопоказаний, которые в большинстве случаев являются временными и могут быть устранены, а значит, РЧА просто может быть отложена.
Процедуру катетерной абляции не проводят, если у больного имеется:
- острая патология сердечных сосудов (острый инфаркт миокарда, нестабильная стенокардия);
- лихорадка (повышенная температура тела);
- острое инфекционное заболевание;
- нарушение свертываемости крови;
- острое нарушение функции легких и почек;
- аллергическая реакция на йод (вещества, которые вводятся при абляции, содержат йод);
- анемия;
- низкий уровень калия в крови;
- наличие тромбов в полости сердца;
- аневризма левого желудочка;
- высокое артериальное давление, которое не удается нормализовать;
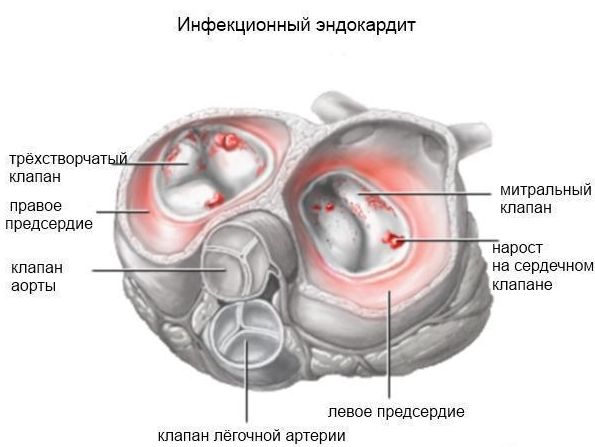
- инфекционный эндокардит (воспаление внутренней оболочки сердца, вызванное инфекцией).
Важно: При развитой сердечной недостаточности РЧА неэффективна, но если сердечная мышца начинает слабеть по причине постоянной аритмии, то абляция ее зоны может приостановить развитие сердечной недостаточности.
О развитии сердечной недостаточности говорят показатели УЗИ сердца (эхокардиография). Во-первых, это расширение полостей сердца, а во-вторых, снижение сократимости сердечной мышцы, которая оценивается в процентах и называется фракцией выброса.
Как проводится РЧА
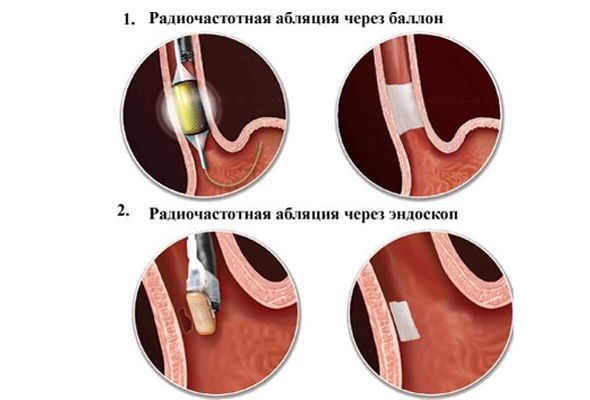
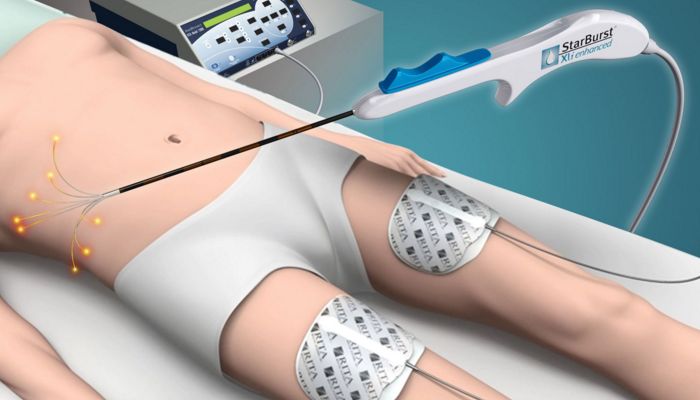
РЧА проводится интервенционным кардиологом. Такие специалисты не являются кардиохирургами, их методы относятся к небольшому вмешательству (интервенции) в работу сердца через сосуды. РЧА считается хирургическим способом лечения, но в отличие от открытой операции, при абляции сердца грудная клетка не вскрывается. Второе название радиочастотной абляции – «катетерная абляция». Это указывает на то, что операция РЧА на сердце проводится с помощью инструмента под названием «катетер». Он представляет собой длинную иглу, к которой прикреплен электрод. Через него и планируется подача радиоволн.
Подготовка
Подготовка к операции проводится в несколько этапов.
Во-первых, необходима диагностическая процедура, также проводимая с помощью катетеров, для определения точного места прижигания. Она называется ЭФИ или электрофизиологическое исследование сердца.
Во-вторых, необходима оценка общего состояния больного, а для этого нужно повторно провести ряд исследований и сдать анализы.
В-третьих, самого пациента и его организм нужно подготовить к процедуре абляции.
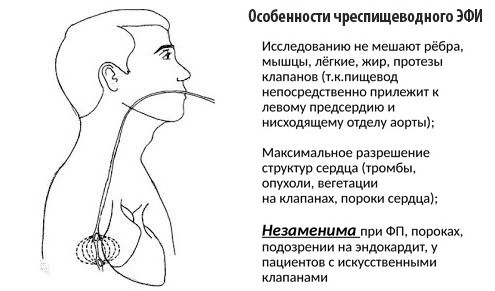
Электрофизиологическое исследование сердца (ЭФИ)
Перед РЧА обязательно проводится электрофизиологическое исследование (ЭФИ). Без этой процедуры нельзя определить точное место нахождения зоны аритмии. ЭФИ проводится почти так же, как и сама абляция. Катетер с электродами вводится через бедренную вену и доводится против тока крови до правых отделов сердца.
После установки электродов начинается процесс регистрации электрических импульсов с внутренней поверхности сердца. Полученный график похож на ЭКГ, но он более информативен, так как позволяет отдельно изучить скорость распространения импульса по разным участкам сердца.
Во время ЭФИ проводится процедура картирования. Это особый алгоритм переработки сигналов с поверхности сердца, который позволяет составить «карту» сердца и определить зону аритмии. После картирования врач получает трехмерное изображение сердца с разноцветными участками, соответствующие зонам повышенной активности. После обнаружения зоны аритмии в ней ищут участок, где импульс замедляется максимально. Эта чувствительное место, при воздействии на которое и можно прервать круговое движение патологической волны возбуждения (круг re-entry).
Какие анализы нужно сдавать
Анализы перед процедурой катетерной абляции берут уже в больнице, куда на несколько дней кладут пациента.
Перед любой операцией на сердце требуется сдать следующие анализы:
- общий анализ крови и мочи;
- биохимический анализ крови;
- коагулограмма (анализ свертываемости крови);
- анализ крови на определение резус-фактора и группы крови;
- серологический анализ крови на инфекции (сифилис, гепатиты, ВИЧ);
- повторное проведение ЭКГ и эхокардиографии, а также нагрузочных тестов (велоэргометрия или тредмил), рентгенологического исследования грудной клетки и при необходимости КТ и МРТ (чтобы исключить ситуации, при которых абляция временно противопоказана).
Как должен готовиться пациент
Самого пациента также готовят к операции. В условиях больницы за 2-3 дня до процедуры прекращают прием лекарственных препаратов, которые влияют на сердечный ритм, а также уровень сахара. Это необходимо, так как любой антиаритмический препарат может потенциально вызвать аритмию и нарушить ход абляции. Так как катетер вводится в бедренную вену, то область прокола иглы, то есть паховая, должна быть освобождена от волосяного покрова.
За день до абляции нужно провести разгрузочный день, а за 12 часов до процедуры есть и вовсе нельзя (нежелательно даже пить воду). Пациенту ставится очистительная клизма, назначаются успокоительные средства.
Проведение
В месте введения катетера (область бедра ближе к паху) проводится местное обезболивание лидокаином. Параллельно через локтевую вену пациенту колют общий анестетик. В бедренную артерию (чаще справа) вводится проводник, с помощью которого будет проведен сам катетер с электродом. Инструменты, находящиеся в сосудах, видны на экране рентгеноскопии. Чтобы «увидеть» ход сосуда, в него вводят рентгеноконтрастное вещество.
По мере того как на экране появляются очертания сосуда, катетер продвигается вперед. Так постепенно доходят до полости левого желудочка и левого предсердия. Если нужно попасть в правый желудочек или предсердие, то катетер вводится в бедренную вену.
После доставки катетера в нужную полость проводят ЭФИ (это обязательная процедура перед абляцией).
Когда зона аритмии обнаружена, то меняют диагностический катетер для УЗИ на абляционный. Электрод посылает волны на зону аритмии. Процесс прижигания называется аппликацией. На месте аппликации образуется небольшой шрам, который тормозит движение импульса по петле, поэтом повторно приступ аритмии не возникает.
Послеоперационная реабилитация
Сразу после абляции инструменты удаляются, а пациента переводят в отделение реанимации. Это необходимо, чтобы следить за жизненными показателями и за местом введения катетера. Последнее прикрывают повязкой, которая не допускает кровотечения или инфицирования.
В таких условиях пациент проводит сутки, затем его переводят в палату и через 2-3 дня выписывают.
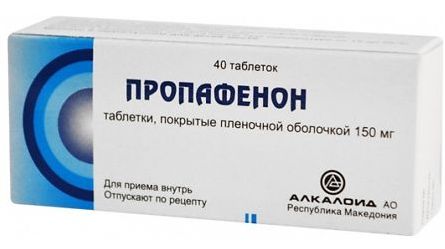
Восстановление после РЧА сердца в послеоперационный период не требует особых усилий. Человеку могут назначить «легкие» антиаритмические препараты (например, «Пропафенон») на случай возникновения аритмии, но постоянный прием таблеток ему уже не потребуется. Если пациенту были назначены лекарства по другой причине (инфаркт миокарда, стенокардия, сердечная недостаточность, артериальная гипертензия), то их прием продолжают.
Важно: Полная реабилитация и адаптация сердечной мышцы к новым условиям происходит через 2-3 месяца, в течение которых врач-кардиолог периодически будет обследовать пациента.
После РЧА остаются актуальными такие рекомендации, как:
- отказ от курения, алкоголя (спиртное и никотин могут спровоцировать аритмию);
- умеренная физическая нагрузка;
- правильное питание (с низким содержанием жиров);
- ограничение количества поваренной соли;
- умеренное употребление кофе.
Осложнения
Осложнения после катетерной абляции встречаются редко (менее чем в 1% случаев), если сравнивать с осложнениями при открытой операции на сердце. Риск, что после РЧА возникнет неблагоприятное последствие, есть у пациентов пожилого возраста (старше 70 лет), у больных сахарным диабетом и у людей с нарушенной свертываемостью крови.
К осложнениям после РЧА относятся:
- инфекция и воспаление (местная – в области бедренной артерии или вены, общая – при развитии инфекционного эндокардита);
- кровотечение или образование тромба (при нарушениях свертывания крови);
- аритмии (после операции может возникнуть аритмия, не связанная с петлей риентри, например, на фоне изменения уровня калия или повышения артериального давления);
- острая почечная недостаточность (при реакции на йод);
- тромбоэмболия легочной артерии (если тромб из бедренной вены уносится током крови в легкие).
Также риск осложнений имеется во время операции, если катетер вводят неправильно, и он вызывает прободение стенки артерии и вены.
Примерная стоимость
Цена на радиочастотную абляцию зависит от места прижигания, а также от конкретной клиники, где она проводится.
При предсердной тахикардии цена на РЧА составляет от 20 до 300 тысяч рублей. Проведение процедуры при всех остальных аритмиях (желудочковая тахикардия, синдром WPW, АВ-тахикардия, трепетание и фибрилляция предсердий) стоит как минимум 30 тысяч рублей.
При синдроме WPW стоимость доходит до 140 тыс. руб., при АВ-узловой тахикардии до 150 тыс. руб., при желудочковой тахикардии до 180 тыс. руб.
Дороже обходится абляция сердца при мерцательной аритмии, трепетании предсердий или предсердной тахикардии – от 190 до 300 тыс. руб.
Отзывы о радиочастотной абляции сердца
Такой лечебный метод, как РЧА сердца, получает отзывы кардиологов положительного характера. Врачи отмечают, что результативность радиочастотной абляции зависит от вида аритмии и состояния сердца на момент проведения процедуры. Наджелудочковые тахикардии (предсердная тахикардия, трепетание предсердий, АВ-тахикардия) и синдром WPW легче устраняются с помощью катетерной радиочастотной абляции. У большинства больных аритмия исчезает полностью.
В то же время при желудочковой тахикардии и фибрилляции предсердий эффективность ниже, часто появляется другой похожий очаг аритмии. Причина повторного появления зоны аритмии – нестабильность электрических процессов в сердце. Она возникает при выраженном поражении сердца, когда происходит ремоделирование (расширение и увеличение мышечной массы) сердечной мышцы или изменяется скорость электрических процессов в сердце.
Отзывы пациентов, особенно у лиц молодого возраста, в 90% случаев положительные, это процент результативных исходов терапии аритмий. В остальных 10% возможно повторение аритмии, если остается нетронутой частичка зоны аритмии или РЧА проведена на уже ослабевшем сердце.