Существует несколько однотипных толкований темы, которые мы решили объединить и объяснить все о болезни постинфарктный кардиосклероз, что это такое, как ее диагностируют и лечат. Любой кардиосклероз (ишемический, атеросклеротический, постинфарктный) обозначает замещение нормальной сердечной ткани на соединительную или рубцовую. Такая замена неравноценна, соединительная ткань не способна сокращаться и участвовать в работе миокарда. Если участок кардиосклероза небольшой, то и функции миокарда будут нарушены в меньшей мере по сравнению с ситуацией, когда повреждена обширная зона.
Кардиосклероз любой разновидности считается последней ступенью ишемической болезни сердца. В Мировом Классификаторе патология относится к разделу болезней системы кровообращения, подразделу хронической ИБС и трактуется как ранее перенесенный инфаркт. Диагноз постинфарктный кардиосклероз (код по МКБ-10 I25.2) всегда указывает на наличие инфаркта миокарда у пациента в прошлом.
Сформировать определение патологии можно следующим образом: в последней стадии ИБС постинфарктный кардиосклероз обозначает наличие в миокарде погибших участков ткани, замещенных неравноценными соединительнотканными структурами, не способными полноценно функционировать.
Как развивается заболевание
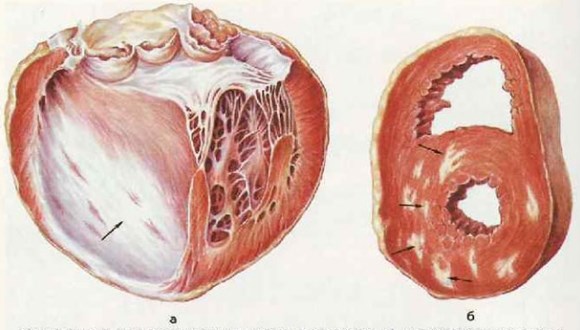
Спустя 3-4 дня после инфаркта начинается трансформация миокарда, которая продолжается от 3 недель при небольшом очаге поражения до 4 месяцев при обширном процессе. Поставить диагноз постинфарктного кардиосклероза и считать его причиной смерти пациента в более ранние сроки невозможно.
Остро возникшая сосудистая катастрофа (инфаркт) приводит к летальному исходу 20% пациентов в первые часы, около 40% смертельных случаев приходятся на период от года до 5 лет. Прогнозы заболевания напрямую зависят от площади поражения сердечной мышцы.
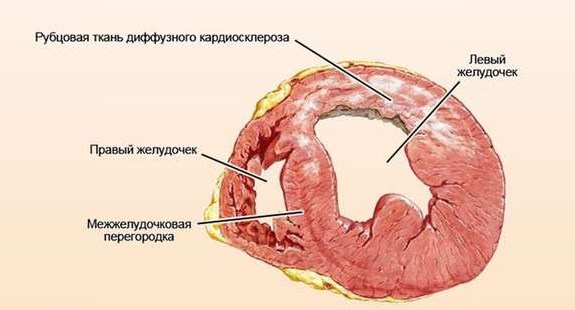
Постинфарктный кардиосклероз чаще всего бывает очаговым. То есть соединительнотканный элемент (рубец) формируется именно в четко ограниченном участке, где были повреждены ткани. У кардиомиоцитов есть особенность – это неспособность к размножению, поэтому когда гибнет мышечное волокно, образуется плотный рубец. Если инфаркт повторяется, появляются новые.
Миокард, пытаясь компенсировать утраченные функции, гипертрофируется. В течение некоторого времени увеличенная в размерах сердечная мышца полностью справляется с повышенной нагрузкой, но впоследствии хроническая гипертрофия приводит к дилатации (расширению) полостей органа.
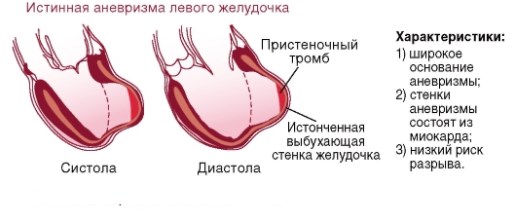
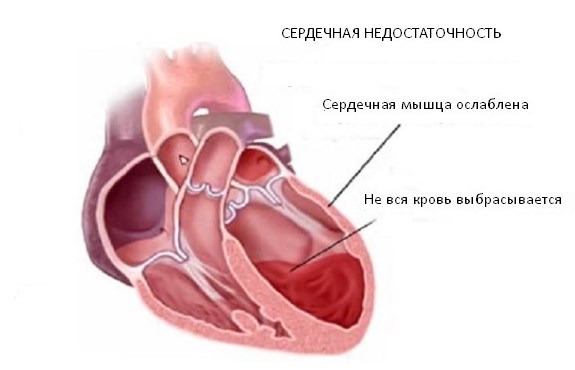
Если участок кардиосклероза обширный, возможно развитие хронической аневризмы. Формируется она обычно в левом желудочке, так как в этой области чаще всего происходят инфаркты. Аневризма представляет собой патологическое мешковидное выпячивание стенки органа за счет разросшейся соединительной ткани. Хроническая аневризма опасна, так как при длительном течении формирует стойкую сердечную недостаточность.
Виды постинфарктного кардиосклероза
Заболевание кардиосклероз делится на следующие общие виды:
- Очаговый или постинфарктный.
- Диффузный или тотальный, возникающий на фоне инфекций и миокардитов.
- Атеросклеротический, который развивается в результате атеросклероза коронарных артерий.
- Кардиосклероз с поражением клапанов. Встречается редко, может вызываться разными причинами.
Течение постинфарктного склероза (ПИКС), его прогноз зависят от типа и распространения болезни. Схематически ее можно разделить на подвиды, указанные ниже.
Поверхностный
В этом случае кардиомиоциты гибнут только в наружном слое стенки миокарда и не затрагивают эндокард. Клетки, расположенные в эндокарде, сохраняют функциональные возможности и способны к сокращению.
Распространенный или обширный
Состояние развивается после трансмурального инфаркта, затрагивающего все слои стенки миокарда. Некроз ткани глубокий, распространен на всю толщу ткани до полости органа. Эта форма опасна формированием аневризмы, также имеет более тяжелое течение.
Крупноочаговый
Если очаг поражения большой, болезнь протекает тяжело и имеет неблагоприятный прогноз. Большое количество погибших кардиомиоцитов снижает работоспособность сердца, что сказывается на состоянии пациента и продолжительности его жизни.
Мелкоочаговый
Если в результате инфаркта образовался один незначительный или несколько мелких очагов некроза, работа сердца страдает незначительно. Небольшие участки соединительной ткани, расположенные на четко ограниченной области, не мешают сокращению здоровых мышечных волокон.
Имеет значение и локализация очагов. Считается, что очаги постинфарктного кардиосклероза в предсердии или межжелудочковой перегородке менее опасны, чем в тканях левого желудочка. Он имеет большую интенсивность и амплитуду сокращений, поэтому вероятность осложнений для пациента остается высокой.
Причины заболевания
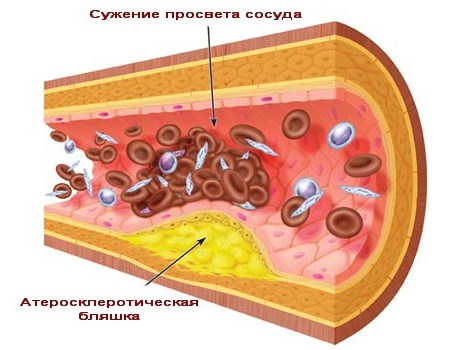
Основной и единственной причиной развития постинфарктного кардиосклероза всегда является инфаркт миокарда. Это острое состояние, в процессе которого нарушается кровоснабжение сердца в результате обструкции коронарных сосудов.
Вызвать внезапную закупорку коронарных сосудов могут:
- дефекты сосудистой стенки на фоне продолжительной гипертензии или диабета;
- наличие крупных атеросклеротических бляшек;
- флотирующий, а впоследствии мигрирующий тромб;
- функциональные дефекты ЦНС, провоцирующие резкий сосудистый спазм.
В результате сосудистого спазма возникает гипоксия и определенный сегмент миокарда не получает питания. Если ситуация затягивается, через 4-6 часов происходит отмирание кардиомиоцитов, формируется область будущего рубца.
Кардиологи знают, что инфаркты редко протекают без последующих осложнений и значительно сокращают продолжительность жизни.
К факторам риска по развитию инфаркта и последующего кардиосклероза относятся:
- Возраст после 45 лет.
- Мужской пол.
- Артериальная гипертензия.
- Ожирение.
- Алкоголизм.
- Курение.
- Низкая физическая активность.
- Высокий уровень стрессов.
- Постменопауза у женщин.
- Длительное течение ИБС.
В большинстве случаев причины возникновения ИМ можно устранить. Однако осознание своих поведенческих ошибок и пагубных пристрастий нередко приходит к человеку слишком поздно, уже после перенесенного заболевания.
Симптомы ПИКС
В отличие от острых заболеваний, когда самочувствие человека ухудшается резко, симптомы постинфарктного кардиосклероза нарастают вместе с его развитием, то есть формируются постепенно. Наличие ярко выраженных признаков болезни характерно для крупноочаговой и распространенной формы.
Если при инфаркте пострадала небольшая область, клиника болезни выражается неярко, но это нехарактерное явление. При формировании рубцовых элементов нарушается электрическая проводимость миокарда, развивается недостаточность органа. Пациенты с ПИКС предъявляют следующие жалобы:
- Одышка. Развивается как при физической нагрузке, так и при дальнейшем развитии кардиосклероза и сердечной недостаточности присутствует и в спокойном состоянии. Иногда одышка настолько выражена, что пациент вынужден останавливаться даже при медленной ходьбе через каждые 5-15 шагов.
- Боль в грудной клетке. Человек характеризует свои ощущения как сжимающие, ноющие, распространяющиеся на всю грудную клетку, иногда с иррадиацией в лопатку и левую руку. Такие боли всегда являются поводом для подробной диагностики. В первую очередь их нужно дифференцировать от стенокардии и повторного инфаркта миокарда.
- Перебои в работе сердца. Аритмии бывают синусовыми, а порой формируются в патологические формы нарушений сердечного ритма, вызывают осложнения в виде пароксизмальной тахикардии или фибрилляции желудочков.
- Сердечный кашель. Пациенты жалуются на появление надсадного кашля, особенно в период ночного сна. Следует отличать сердечный кашель и тот его вид, который развивается при гипертонической болезни на фоне лечения некоторыми гипотензивными препаратами. Переносить приступы сердечного кашля пациентам легче в сидячем положении, чуть наклоняя туловище вперед.
- Отеки. В начальных стадиях они появляются в вечернее время, локализуются на голенях. Позже распространяются, могут присутствовать и на верхних конечностях. Одним из осложнений кардиосклероза является отечный синдром – это состояние, когда припухлости появляются не только на конечностях, но и на внутренних органах пациента.
Пациенты с постинфарктным кардиосклерозом становятся вялыми, слабыми, очень быстро устают. Снижен аппетит, общее настроение также редко бывает бодрым. Кожные покровы имеют бледную окраску, при наличии сердечной недостаточности характерным симптомом является акроцианоз – посинение носогубного треугольника и кончиков пальцев, мочек ушей.
Любой вид кардиосклероза неуклонно приводит к развитию сердечной недостаточности, этот процесс предотвратить нельзя. В свою очередь сердечно-сосудистая несостоятельность становится причиной общих гемодинамических нарушений, последствием которых являются сбои в работе всех внутренних органов и систем.
Опасные осложнения патологии
Постинфарктный кардиосклероз сам по себе является логическим завершением и осложнением инфаркта миокарда. Но существует ряд болезней и состояний, которые развиваются на его фоне и могут приводить к смерти пациента.
Самыми опасными считаются:
- Аневризма. Может спровоцировать внезапный разрыв.
- Блокада. При полной блокаде сердца некоторые участки мышцы утрачивают сократительную способность, так как электрический импульс не проводится.
- Мерцательная аритмия. Опасна срывом ритма.
- Экстрасистолия, фибрилляция. Обычно развивается на фоне уже имеющейся аритмии или недостаточности, при отсутствии адекватной помощи заканчивается фатально.
- Острая недостаточность миокарда. Возникает на фоне хронической недостаточности, является ее финалом.
- Пароксизмальная или нестабильная стенокардия. При отсутствии неотложной помощи и адекватной терапии при развитии приступа пациент погибает.
- Тромбоэмболия, кардиогенный шок – это пограничные состояния, требующие срочной помощи.
Диагностические подходы
Диагностика ПИКС при зафиксированном инфаркте миокарда затруднений не представляет. Сложнее поставить диагноз, если пациент перенес инфаркт «на ногах». При осмотре такого больного огромное значение имеет сбор анамнеза: врач подробно расспрашивает пациента о перенесенных заболеваниях, о наличии наследственных патологий, образе жизни, болезнях сердца у родственников.
При визуальном осмотре врач с помощью аускультации выявляет расширение границ миокарда, нарушения ритма, ослабление тонов, наличие шума.
Важно: Любые жалобы на боли в груди требуют назначения электрокардиограммы.
Электрокардиограмма является первичным методом обследования наряду с клиническими анализами. Имея на руках результаты ЭКГ, общих и биохимических анализов крови и мочи, доктор определяет необходимый перечень дальнейшего обследования пациента. Обычно назначают:
- Электрокардиограмму. Простое исследование помогает выявить перенесенный инфаркт, а также другие нарушения функций миокарда.
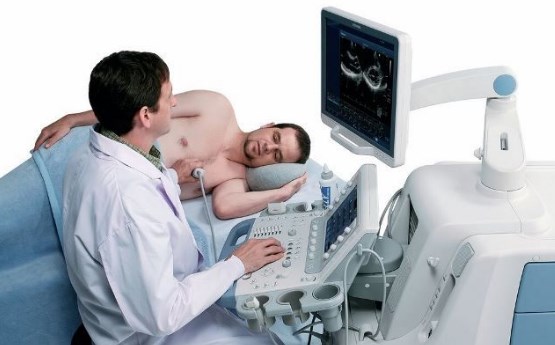
- ЭхоКГ или УЗИ сердца. С помощью этого метода можно подробно установить любые дефекты в строении и деятельности миокарда.
- Рентген органов грудной клетки. Помогает определить размеры и положение миокарда.
- Суточное холтеровское мониторирование. Нужно для определения перепадов артериального давления, а также наличия или отсутствия нарушений ритма, экстрасистол.
- Нагрузочные тесты. Применяются для определения функциональных способностей сердечной мышцы в покое и при физическом напряжении. После инфаркта назначаются не всегда.
- Коронарографию. Для определения проходимости коронарных сосудов.
- Анализы крови на биохимию и гемостазиограмму с обязательным исследованием МНО (международного нормализованного отношения).
Лечение ПИКС
Единого протокола терапии постинфарктного кардиосклероза не существует – все зависит от индивидуальных особенностей перенесенного инфаркта и общего состояния пациента. В первую очередь клинические рекомендации специалистов направлены на коррекцию режима, снижение массы тела, соблюдение диеты с ограничением жидкости и соли, умеренную и регулярную физическую нагрузку, полный запрет курения и употребления алкоголя.
Так как после перенесенного инфаркта пациенты получают инвалидность, они систематически наблюдаются у кардиолога и периодически госпитализируются в стационар. В кардиологическом отделении проводится коррекция медикаментозного лечения, а также решается вопрос о необходимости хирургической операции при тяжелом течении патологии.
Виды хирургических вмешательств
Назначают:
- Аортокоронарное шунтирование. С помощью установки особых сосудистых протезов в обход поврежденного участка сердца обеспечивают возобновление кровотока.
- Стентирование или ангиопластика. В ходе операции расширяют суженый участок сосуда с помощью стента или баллона. Кровоток восстанавливается.
- Установка электрокардиостимулятора. Применяют при нарушениях проводимости, аритмиях.
Медикаментозное лечение
Подбор медикаментозной терапии осуществляется индивидуально и только в условиях стационара. Для лечения пациентов с постинфарктным кардиосклерозом применяют следующие лекарственные группы:
- Нитраты. Самый известный препарат из этой группы – это «Нитроглицерин». Он используется для неотложной помощи, снимает болевые ощущения и приступы стенокардии.
- Ингибиторы АПФ – «Лизиноприл», «Фозиноприл» для снижения АД.
- Сердечные гликозиды – «Дигоксин» для улучшения сократительной способности сердца.
- Бета-блокаторы – «Метопролол», «Бисопролол» для нормализации частоты сердечных сокращений.
- Антиагреганты – «Аспикард», «Кардиомагнил» для профилактики тромбообразования.
- Диуретики – «Фуросемид», «Диувер» для снятия отеков.
- Метаболические лекарства – «Милдронат», «Панангин» для улучшения питания и укрепления миокарда.
Пациент должен учитывать, что медикаментозное лечение проводится систематически и является пожизненным. Недопустимо пропускать прием препаратов, увеличивать или уменьшать дозировки самостоятельно. Народные средства при кардиосклерозе хоть и применяются, но особого значения не имеют. Любителям народной медицины можно порекомендовать отвар ягод боярышника, который содержит много калия, необходимого для питания сердца.
Также неплохим средством считается витаминная смесь, приготовленная самостоятельно из грецких орехов, кураги, изюма, лимонов и меда. Все ингредиенты измельчаются, смешиваются с медом и принимаются по столовой ложке один раз в день. При наличии сахарного диабета это средство применять нежелательно, лучше использовать сухофрукты в натуральном виде в ограниченном количестве.
В отношении сложных травяных сборов следует соблюдать осторожность и принимать их только по назначению врача.
Последствия и прогнозы
Последствием ПИКС всегда является развитие хронической сердечной недостаточности. Его интенсивность зависит от объема пораженной ткани, ее площади, состояния сосудов.
Прогнозы постинфарктного кардиосклероза также варьируются в зависимости от степени патологических изменений. Если процесс является распространенным, очаг пораженной ткани обширным, снижение фракции выброса ЛЖ не выше 25%, продолжительность жизни редко превышает 3 года.
Профилактика
Предупреждение ПИКС – это профилактика инфаркта миокарда. Любой человек должен понимать опасность болезни и корректировать свои привычки и образ жизни. Следует избегать стрессов, полноценно высыпаться и активно отдыхать, ни в коем случае не прекращать разумные физические нагрузки для организма. Правильное питание, отказ от вредных пристрастий – залог долгой и здоровой жизни.
Главной мерой первичной профилактики ПИКС является адекватная и своевременная помощь при инфаркте миокарда. Любой человек, столкнувшийся с болью в грудной клетки должен пройти обследование на предмет болезней сердечно-сосудистой системы и уметь оказывать помощь при возникновении приступа загрудинной боли у коллег или родственников.
После перенесенного инфаркта запрещены активные спортивные тренировки, уместна только лечебная физкультура. Оптимальными являются ежедневные прогулки на свежем воздухе в медленном темпе. Количество шагов за сутки для пациента должно быть не меньше 8000.
Регулярное диспансерное наблюдение, методичный прием лекарств и хорошее психологическое состояние уберегут вас от грозных и нежелательных осложнений.