Приступ Морганьи-Адамса-Стокса, также именуемый среди врачей МАС или синдром Морганьи-Эдемса-Стокса, представлен неожиданным сбоем сердечного ритма. Подобный сбой опасен остановкой сердца, что сопровождается нарушением распространения крови ко всем органам, включая мозг. Патология очень опасна, поэтому следует изучить ее основные симптомы, диагностические методы и особенности терапевтического курса. Согласно статистическим сведениям, 70% людей, болеющих атрио-вентрикулярной блокадой, ощущают признаки рассматриваемого синдрома.
Патогенез, этиология
Синдром Морганьи-Адамса-Стокса – это неожиданный сбой ритма сердца, следствием которого может быть клиническая смерть. Проявляется патология повторными приступами острой ишемии мозга. В международной классификации болезней МКБ-10 патологии отведен код I45.9. Она определяется, как «Нарушение проводимости неуточненное».
Переход на уреженную ритмичность, изменение сократительной функции миокарда могут провоцировать нижеуказанные причины:
- отравление посредством ядовитых веществ;
- абсолютная атриовентрикулярная блокада. При данной патологии импульс, направляющийся из предсердий, не способен доходить к желудочкам;
- переход частичной АВ-блокады в полную;
- брадикардия, которая возникла вследствие передозировки или при специфической чувствительности к медпрепаратам. Проявляется в урежении частотности ударов сердечной мышцы до 30 за минуту;
- предшествующий обмороку приступ пароксизмальной тахикардии (когда фиксируют более 200 уд/мин.), фибрилляции желудочков или же асистолии.
Специалисты выделяют целую группу факторов риска. В нее включены нижеуказанные состояния:
- ишемия миокарда при наличии у болеющего кардиосклероза, острого инфаркта, кардиомиопатий;
- системный амилоидоз;
- воспаление сердца, миокардиты;
- болезни с нейромышечными изменениями;
- проживание в тропиках, в зонах, отличающихся распространением болезни Шагаса;
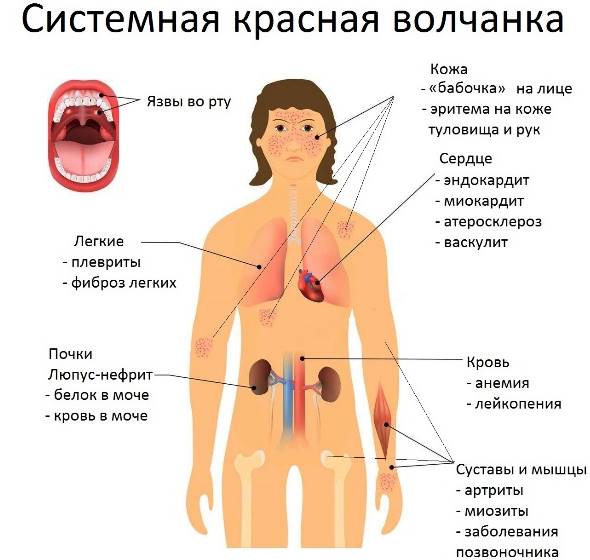
- разрастание рубцовых тканей диффузного типа с одновременным поражением органа. Наблюдается оно при наличии системной склеродермии, красной волчанки, болезни Лева и Легенера, ревматоидного артрита);
Системная красная волчанка - высокой степенью отложения железа при развитии у болеющего гемохроматоза, гемосидероза;
- функциональные изменения проводимости в зоне атриовентрикулярного узла;
- воспаление в мышечных волокнах органа.
Формы приступа МАС
Исследуемая патология сердца развивается в нижеуказанных формах:
- Тахикардическая. Ее врачи фиксируют при пароксизмальной тахикардии, пароксизме суправентрикулярной тахикардии, мерцании предсердий, с частотой сердечных сокращений больше, чем 250 уд/мин (это проявление называют синдром WPW).
- Брадикардическая. Появляется она при прекращении функционирования синусового узла или при его слабости. Также проявляется при атриовентрикулярной блокаде полного типа, синоатриальной блокаде (с этой патологией ЧСС за минуту не превышает 20 ударов).
- Смешанная. Фиксируют ее появление при чередовании тахиаритмии с периодами асистолии желудочков.
Приступы могут протекать в разных вариантах. Рассмотрим их детальней:
- Недлительные аритмии сопровождаются редуцированными припадками. Основными признаками выступают: изменения качества зрения, краткосрочные головокружения, слабость.
- Обморочное состояние занимает иногда пару секунд. При этом отсутствуют любые проявления рассматриваемого припадка.
- Приступ иногда проходит без потери сознания, даже если врачи фиксируют у пациента ЧСС 300 уд/мин. Подобные случаи фиксировали у молодых людей, у которых отсутствуют патологии коронарных, мозговых сосудов. На приступ указывает резкая слабость, заторможенность.
- Стремительное развитие припадка. Оно характерно для людей с атеросклеротическими повреждениями сосудов мозга.
Клинические проявления
Частотность проявления приступов индивидуальна. Синдром может наблюдаться 1 раз за 3 года или даже несколько раз за сутки. Рассматриваемая патология беспокоит 25 – 60% людей, имеющих атриовентрикулярную блокаду.
Признаки патологии проявляются, если присутствуют нижеуказанные провокаторы:
- нервные перегрузки (шок, испуг, стресс);
- эмоциональное напряжение;
- выполнение резких движений.
Потерю сознания специалисты рассматривают в качестве основного симптома исследуемой патологии. Перед тем как болеющий теряет сознание, у него могут фиксироваться перечисленные ниже симптомы синдрома Морганьи-Адамса-Стокса:
- тошнота, проявление рвотных позывов;
- головокружение;
- беспокойство;
- ощущение общей слабости;
- потемнение в глазах;
- усиление потоотделения;
- шум, который ощущается внутри головы, ушей.
Симптомокомплекс имеет 3 формы:
- Легкая. Нет обморока. Присутствует головокружение, чувство шума в ушах, изменение чувствительности.
- Средней тяжести. Сознание теряется. Судорог, неконтролируемого отделения кала, мочи нет.
- Тяжелая. Присутствуют все признаки.
Важно: Болезнь у молодых людей протекает и без обмороков. Это характерно для тех, у кого отсутствует повреждение сосудистых стенок артерий (мозговых, коронарных). Их ткани считаются наиболее устойчивыми к гипоксии.
Рассматриваемая патология проявляется у более молодых людей головокружением, при котором сохраняется сознание, значительной слабостью, чувством тошноты.
У пожилых людей с атеросклерозом артерий мозга прогноз хуже. Проявление приступов у этой категории более тяжелое, признаки нарастают быстро, вероятность клинической смерти у них повышается.
Диагностика
Осматривая пациента с подозрением на рассматриваемый синдром, врач отмечает следующие признаки:
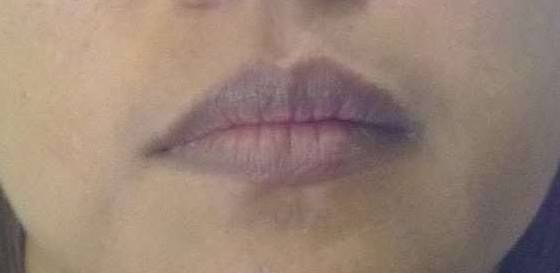
- побледнение эпидермиса, посинение губ;
- сильная тревожность;
- сбои в координации движений. Люди могут падать.
При внешнем осмотре специалист обнаруживает:
- набухшие вены на шее;
- тона сердца глухие, наблюдается их аритмичность;
- холодный пот. Он характеризуется липкостью;
- зрачки расширяются;
- бледность дермы, синюшность кончиков пальцев, губ;
- непроизвольное отделение каловых масс, урины;
- редкое дыхание. Оно довольно глубокое;
- спад АД;
- понижение тонуса мышечных волокон конечностей. Может наблюдаться подергивание определенных мышц на лице, теле. Иногда проявляются клонические судороги;
- «пушечный» тон.
Диагностика предназначена для регистрации сбоя проводимости, установления его причины. Максимально результативными способами считают:
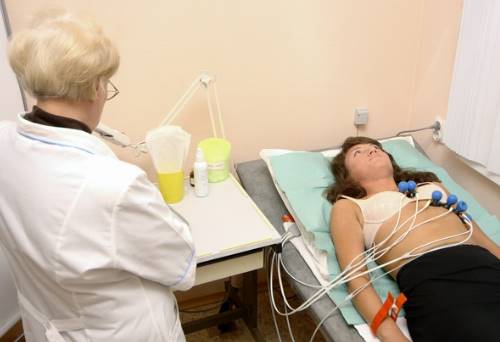
- холтеровское мониторирование;
- ЭКГ (выполняют диагностику в динамике);
- исследование сосудов.
При необходимости врач проводит биопсию миокарда.
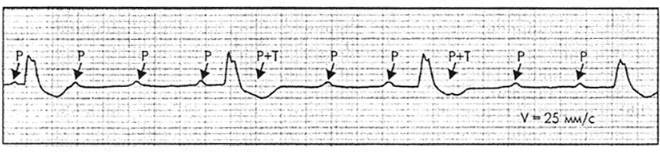
Признаками синдрома Морганьи-Адамса-Стокса на ЭКГ являются: расширение желудочкового комплекса, постоянство промежутков (Р – Р, R – R). При этом R – R намного больше. ЭКГ дает возможность проследить ритм предсердий. Он имеет частоту в 150 уд/мин., желудочковый при этом намного ниже – 40 уд/мин.
Электрокардиограмма предоставляет картину с весьма сильными отрицательными Т-зубцами. Именно они указывают на недавно имеющий место факт обморока. Этот признак точнее определяет рассматриваемый нами синдром.
Холтеровское мониторирование способствует определению временных изменений, установлению сочетания с фибрилляцией, трепетанием предсердий (это состояние называют синдром Фредерика). Если приступ проявляется ночью, врач предполагает усиление воздействия блуждающего нерва.
Снятие показаний за сутки позволяет фиксировать возникшую блокаду сердечной мышцы, которая спровоцировала у пациента обморок. Мониторирование по Холтеру позволяет отличить синдром от определенных церебральных патологий типа припадка эпилепсии. Эпилепсия ведь тоже сопровождается обмороками. Пациент может терять сознание по несколько раз за день.
Чтобы уточнить характер текущей болезни, пациента направляют на:
- УЗИ;
- гисографию;
- коронарографию.
Важной считается и такой метод диагностики, как аускультация. Он позволяет врачу прослушать специфические шумы, заметить усиление 1-го тона.
Пациента могут направить на дифференциальную диагностику с нижеуказанными патологиями:
- легочная гипертензия;
- гипогликемия;
- ТЭЛА;
- истерия;
- ортостатический коллапс;
- эпилепсия;
Эпилептический приступ - вазовагальный обморок;
- стеноз устья аорты;
- инсульт;
- шаровидный тромб сердца;
- преходящие изменения кровообращения мозга;
- болезнь Миньера.
Неотложная помощь
Длительность приступа синдрома Морганьи-Адамса-Стокса зависит от того, будет ли оказана больному неотложная помощь. Также от качества медицинской помощи зависит жизнь человека, страдающего от приступа. Для стимуляции ритма сердца потребуются нижеуказанные мероприятия:
- выполнение непрямого массажа сердечной мышцы;
- улар кулаком в область низа грудины (прекардиальный удар).
Указанные реанимационные мероприятия иногда дополняют искусственным дыханием. Оно потребуется в случае, когда человек перестает дышать самостоятельно. Увидев у человека приступ, рядом находящиеся люди должны вызвать «Скорую помощь». Чтобы восстановить ритм сердца мед. сотрудники применяют растворы таких препаратов:
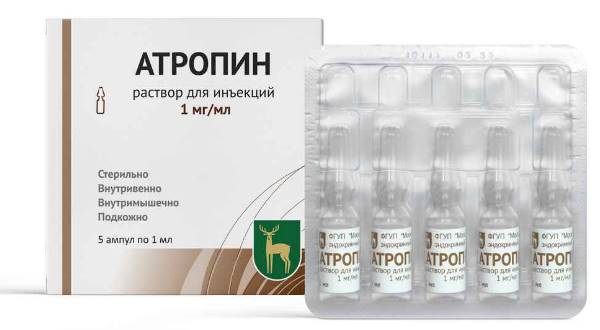
- «Атропин». Вводится подкожно.
- «Адреналин». Вводится вещество внутрисердечно из-за невозможности обнаружения периферических вен.
Если страдающий от приступа Морганьи-Адамса-Стокса находится в сознании, ему дают «Изадрин» (таблетку кладут под язык).
При тахисистолии медицинские работники принимают решение относительно применения дефибрилляции. Больного в реанимацию доставляет карета «Скорой помощи».
Лечение в стационаре
При поступлении в реанимационное отделение больного подключают к монитору. Помощь ему будут оказывать с учетом фактического нарушения ритма сердца. Терапия будет иметь такой вид:
- Введение капельным путем таких медпрепаратов: «Эфедрин», «Орципреналин». Каждые 4 ч. больному дают «Изадрин».
- Введение препаратов «Эфедрин», «Атропин» повторяют при необходимости, с учетом реакции организма на проводимую терапию.
- Острое воспаление помогает снять укол кортикостероидов.
- Нормализация АД осуществляется с применением мочегонных медпрепаратов, способствующих выведению щелочного раствора, калия.
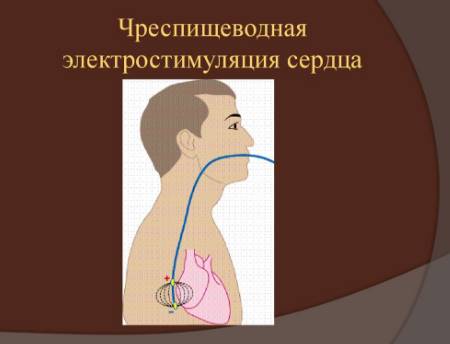
В случае неэффективности проведенной терапии лекарственными средствами используют быстрый метод – электростимуляция. Временный эффект достигается при помощи чрезпищевого доступа.
Когда приступ МАС снят, назначают такую терапию:
- поддерживающее лечение, которое предполагает прием антиаритмических медпрепаратов;
- лечение основной причины, которая может представлять собой интоксикацию, ишемию, воспаление);
- решение предотвращения риска внезапной остановки сердца, обсуждение вопроса относительно имплантации кардиостимулятора.
При наличии у людей рассматриваемой патологии, врачи могут рекомендовать кардиостимуляторы 2-х типов:
- Для непрерывной стимуляции сердечной мышцы. Они целесообразны при блокаде полного типа.
- Действующие «по требованию». Предназначены для тех, у кого блокада неполная или имеются преходящие нарушения.
Последствия и прогноз
Приступ может занимать несколько секунд, минут. После возврата сознания, пациенты не способны воссоздать всю картину произошедшего. Сердечный ритм восстанавливается сам. Также с этой целью могут проводиться медицинские мероприятия. Отсутствие своевременной помощи грозит полной асистолией, смертью.
О клинической смерти свидетельствуют нижеуказанные признаки:
- расширенные зрачки;
- невозможность прослушивания у больного сердцебиения, прощупывания пульса;
- отсутствие рефлексов роговицы;
- отсутствие сознания;
- показатель АД – «0»;
- редкие дыхательные движения.
На обнаруженный у пациента синдром МАС врачи дают разные прогнозы. Они зависят от определенных факторов:
- частота, длительность припадков;
- темп прогрессирования основной патологии.
Важно: Если гипоксия длится более 5 мин., такие приступы оказывают сильный удар по ЦНС, интеллекту человека. Прогноз будем намного хуже, если приступы случаются часто. От каждого последующего приступа можно ожидать летальный исход.
Для улучшения качества жизни требуется проведение своевременной диагностики, терапии хирургическим путем. Благодаря внедрению кардиостимулятора прогнозы существенно улучшаются.
Профилактика
Кардиолог с целью профилактики может назначить прием противоаритмических медпрепаратов. Пациенту необходимо исключить провоцирующие факторы, к которым относят нижеуказанные:
- интоксикация;
- резкие движения;
- нервные потрясения (испуг, стресс).
При полной предсердно-желудочковой блокаде врачи указывают на единственный метод профилактики – внедрение кардиостимулятора, которое осуществляется хирургическим путем.