Перикардит встречается редко и плохо выявляется из-за отсутствия характерных симптомов, доступных и точных методов диагностики. При этом без своевременного и правильного лечения приводит к осложнениям, нарушающим работу сердца и являющихся следствием застоя крови по всему организму. Из этой статьи можно узнать что такое перикардит, симптомы и лечение у взрослых данной патологии.
Особенности заболевания
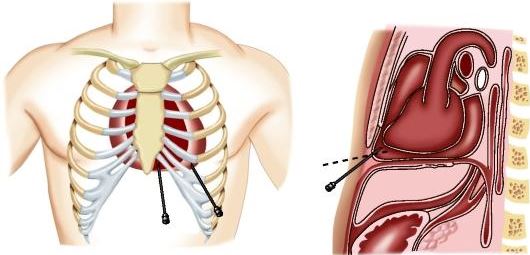
Сердце располагается в грудной полости, в непосредственной близости от других органов: легких, пищевода, диафрагмы, тканей передней стенки грудной клетки и т.д. Для того чтобы органы не мешали сердечной мышце постоянно сокращаться и снабжать кровью клетки организма, оно окружено дополнительной оболочкой – перикардом («сердечная сорочка»).
Это тонкий прочный соединительнотканный «мешок», внутри которого находится 20-30 мл жидкости – она дополнительно облегчает процесс сокращения/расслабления миокарда.
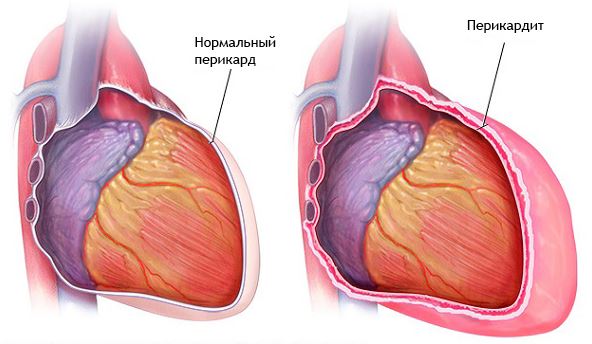
Так что же это такое за заболевание – перикардит? Это воспаление этого «мешочка» (или сердечной сумки), при котором нарушается одна из его функций:
- возникает трение между наружной стенкой сердца и внутренней поверхностью перикарда, что является одной из причин аритмий, изменения нормального давления в кровеносном русле;
- значительно увеличивается количество жидкости, которая сдавливает орган и нарушает процесс изгнания крови из его полостей.
Причины перикардита
Дополнительную сложность в диагностике болезни создает большое количество ее причин, по которым она может возникнуть. Воспаление листков перикарда может проявиться практически при любом патологическом процессе, который сопровождается попаданием в кровь вредоносных веществ/микроорганизмов либо травмой «сердечной сорочки».
Наиболее частые причины перикардитов описаны в таблице ниже:
| Группа причин | Примеры |
Краткая характеристика |
| Вирусные инфекции |
|
Данная группа болезней может проявляться разными признаками (симптомами острого респираторного заболевания, пищеварительных расстройств, поражением кожи). Их объединяет:
|
| Бактериальные инфекции |
|
Проявления бактериальных инфекций зависят от локализации бактерий, но часто сопровождаются следующими симптомами:
|
| Аутоиммунные болезни |
|
При наличии врожденной предрасположенности и действия провоцирующих факторов (вирусные заболевания, сильный стресс и физическое переутомление, воздействие некоторых профессиональных вредностей) может возникать аутоиммунный процесс. Эта группа болезней характеризуется:
|
| Злокачественные опухоли | Часто: рак молочной железы, легких или яичников. Перикардит может наблюдаться при злокачественных поражениях крови (ходжскинских и неходжскинских лимфомах, миелобластные лейкозы и т.д.). | «Отсев» раковых клеток из первичного опухолевого очага может приводить к формированию неопластического (метастатического) перикардита. В очень редких случаях его причиной может стать мезотелиома – опухоль серозных оболочек, одной из которых и является «сердечная сорочка». Отличительные симптомы метастатической формы:
|
| Нарушения обмена (врожденные и приобретенные) |
|
Ряд токсических веществ могут откладываться в серозных оболочках, в том числе в околосердечной сумке. Это приводит к их воспалению, повреждению и образованию спаек, что нарушает нормальную работу миокарда. |
| Побочный эффект лекарственных веществ (крайне редко) | Прием препаратов «Прокаинамид», «Фенитоин», «Изониазид», «Циклофосфамид», «Амиодарон», антибиотиков пенициллинового ряда. | Данные реакции на фармакопрепараты развиваются редко и только у людей с повышенной чувствительностью к их компонентам. Помимо перикардита, пациент может жаловаться на:
|
| Травма перикарда, тяжелое поражение миокарда (травматический/геморрагический перикардит) |
|
Воспаление – это естественная ответная реакция на любое внешнее повреждение тканей. Травма, операция также являются воздействиями, способными приводить к различным формам перикардита. Болезнь практически всегда возникает при колотых и колото-резаных ранениях «сердечной сорочки», реже при ушибах и контузиях органа. |
| Действие патогенных бактерий и паразитов | Эхинококкоз, токсоплазмоз. | Данные микроорганизмы способны проникать в серозные оболочки и токсически воздействовать на ткани перикарда, однако в клинической практике такие случаи встречаются крайне редко. Часто сопровождаются развитием плеврита. |
Также выделяют идиопатический перикардит – это вариант болезни, при котором невозможно обнаружить причину ее формирования.
Классификация заболевания
Все виды данного заболевания разделяют в классификации по трем основным критериям:
1. Причина развития:
- аутоиммунный;
- вирусный;
- ревматический;
- туберкулезный;
- бактериальный;
Перикардит бактериального происхождения - аллергический;
- и т.д.
2. Длительность болезни:
- Острый. Продолжительность заболевания составляет менее 1 месяца (при наличии всех характерных симптомов, изменений в лабораторных и инструментальных методах обследования).
- Подострый/недолеченный. Симптомы сохраняются 1-3 месяца, при этом не было «светлого промежутка» – периода исчезновения клиники в течение 4-6 недель.
- Рецидивирующий. Повторное возникновение всех признаков острой формы при наличии «светлого промежутка».
- Хронический – сохранение клинической картины дольше 12 недель.
3. Особенности механизма развития и симптомов перикардита:
- фибринозный перикардит («сухой»);
Фибринозный перикардит - экссудативный перикардит («выпотной»);
- с тампонадой сердца и без нее;
- констриктивный.
Симптомы
| Форма заболевания |
Отличительные признаки |
| Фибринозный |
|
| Экссудативный |
|
| Гнойный |
|
Диагностика
Чтобы установить диагноз «Острый перикардит» с кодом по МКБ-10 I.30, необходимо комплексное обследование пациента, включающее:
- Сбор жалоб;
- Перкуссию (выстукивание) и аускультацию (выслушивание) сердца;
- Снятие электрокардиограммы (ЭКГ);
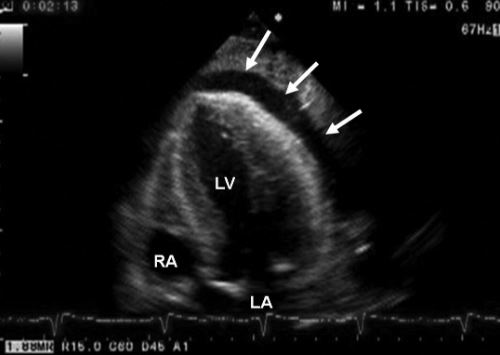
- Ультразвуковое исследование (УЗИ, эхокардиограмма – ЭхоКГ).
УЗИ-картина перикардита
Рентгенологические методы обследования не имеют принципиального значения в диагностике данного синдрома.
Для выявления других форм перикардитов также необходим тщательный опрос пациента о его жалобах, состоянии за три месяца до обращения к врачу (больше, если в ходе опроса выявляются характерные признаки болезни), появления аускультативных признаков.
Установление причины поражения «сердечной сорочки» – крайне сложная задача, которую можно решить назначением дополнительных обследований и акцентированием внимания на деталях развития перикардита. Наиболее информативными исследованиями и характерными признаками являются:
| Исследование | Цель проведения | Признаки патологии |
| Общий (клинический) анализ крови | Определение наличия/отсутствия признаков бактериального или вирусного воспаления. Дополнительная диагностика факторов риска неблагоприятного исхода. |
|
| Биохимический анализ крови | Оценка степени повреждения миокарда. Диагностика почечной патологии, признаков отравления и аутоиммунного воспаления. |
|
| Определение ревматоидного фактора, антинуклеарных и антиДНК антител | Подтверждение аутоиммунной природы заболевания. | Обнаружение данных веществ позволяет подтвердить наличие аутоиммунной болезни. |
| Компьютерное или магнитно-резонансное томографическое исследование внутренних органов | Поиск очага злокачественной опухоли. | С помощью КТ и МРТ можно обнаружить практически любой очаг роста измененных (опухолевых) клеток. |
| Полимеразная цепная реакция – ПЦР; иммуноферментный анализ – ИФА | Выявление инфекционного возбудителя в сложных диагностических случаях либо при неэффективности противомикробной терапии. | ПЦР и ИФА позволяют обнаружить возбудителя инфекций в любой биологической жидкости: крови, желчи, моче и т.д. |
Осложнения
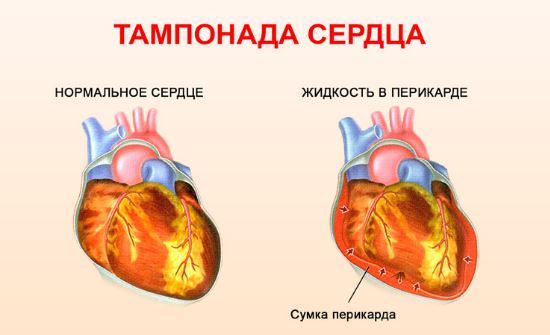
- Тампонада – значительное скопление жидкости в околосердечной сумке (около 200-250 мл) приводит к сдавлению сердца, нарушениям сократимости миокарда и значительному снижению давления в кровеносных сосудах. Наиболее опасное осложнение из-за быстрого развития симптомов.
- Панцирное сердце – уменьшение размеров и значительное уплотнение «сердечной сорочки», вызывающее нарушение кровоснабжения всех органов.
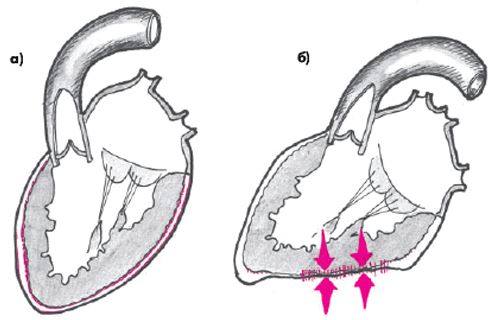
- Констриктивный перикардит – сдавление сердца воспаленными листками перикарда без его обезветствления.
- Острая сердечно-сосудистая недостаточность – общее осложнение для всех вариантов перикардита и других осложнений. Характеризуется снижением верхнего давления менее 65 мм рт.ст., головокружением/потерей сознания, сильным побледнением рук и ног.
Лечение перикардита
В первую очередь при диагностике перикардита необходимо решить – где будет лечиться человек? Госпитализируют группу пациентов высокого риска, при обнаружении у них даже одного из перечисленных признаков:
- лихорадка более 38 оС;
- большое количество жидкости в околосердечной сумке;
- низкое давление (менее 70/40 мм рт.ст.) и редкое сердцебиение (менее 55 ударов/минуту);
- подозрение на травму сердца;
- отсутствие эффективности от лечения дома в течение 7 суток.
Если самочувствие пациента позволяет проводить лечение перикардита амбулаторно, ему делают следующие назначения:
- Ограничить физическую активность – для уменьшения признаков недостаточности работы миокарда;
- Соблюдать постельный/полупостельный режим, в зависимости от самочувствия;
- Терапия основного заболевания – в разделе «Причины» были перечислены болезни, приводящие к воспалению «сердечной сорочки». Если существуют доказанные методы по устранению/снижению их активности, то пациенту предлагаются соответствующие назначения;
- «Аспирин» в высоких дозах – для «разжижения» крови и угнетения воспалительного процесса в перикарде. Противопоказание к ацетилсалициловой кислоте – повод рассмотреть другие противовоспалительные средства («Диклофенак», «Кетопрофен», «Ибупрофен» и т.д.);
- «Колхицин» для Европейских и Западных стран, в дополнение к «Аспирину» (в РФ препарат запрещен к продаже, т.к. у некоторых категорий людей вызывает медикаментозные наркотические пристрастия).
При отсутствии эффекта от рекомендаций необходима госпитализация и дополнительное назначение противовоспалительных гормонов-глюкокортикостероидов («Преднизолон», «Гидрокортизон» и другие).
Когда нужна операция?
- При накоплении жидкости в перикарде, которую не получается удалить с помощью лекарственной терапии.
- Для устранения осложнений: панцирного сердца и его тампонады, констриктивного перикардита.
- При сильных травмах сердца, сопровождающихся повреждением клапана или стенок.
- При невыявленных клапанных пороках у ребенка (врожденных, в исходе ревматизма, при последствиях инфекции эндокарда), которые усугубляют клиническую картину основной патологии.
При накоплении избыточной жидкости проводится операция по ее удалению – пункция перикардиальной полости. Наличие травмы является показанием к хирургическому устранению всех выявленных дефектов органа. В остальных случаях рекомендован радикальный способ лечения – удаление наружного листка перикарда.
Эффективно ли народное лечение?
На данный момент не существует ни одного метода «традиционной» медицины, который бы доказал свою эффективность в контролируемых исследованиях и был включен в российские, европейские или американские клинические рекомендации. Народные средства и способы лечения не рекомендуются врачами, и при желании их использовать пациент берет на себя все потенциальные риски.
Прогноз и профилактика
Перикардит – это процесс, который развивается при большом количестве болезней. Поэтому профилактика носит неспецифический характер и заключается в:
- своевременном лечении хронических болезней, включая все инфекции подобного типа (пиелонефриты, гастриты, циститы, ВИЧ, туберкулез и т.д.), патологии сердца (ишемическую болезнь, в том числе последствия инфаркта миокарда), сахарный диабет.
- ведении активного образа жизни. Например, ежедневная ходьба по 60-90 минут или посещение бассейна 2-3 раза в неделю;
- поддержании правильного рациона, с исключением большого количества мучных и жирных продуктов. Также важно ежедневное употребление (минимум 2-3 раза в неделю) овощей и фруктов;
- ежегодной вакцинации и прохождении диспансеризации, согласно существующим регламентам.
Перикардит – тяжелый синдром, который не проходит бесследно для человека. После него необходим период реабилитации в течение 3 месяцев (минимально), на время которого рекомендуется:
- избегать занятий профессиональным спортом;
- ограничивать ежедневную физическую нагрузку до комфортной;
- соблюдать высококалорийную диету;
- избегать психологического перенапряжения (по возможности);
- продолжать лечение основной болезни (при наличии необходимости);
- исключить беременность на данный период, так как это высокая нагрузка на организма матери и плода, которая может негативно отразиться на новорожденном.
Прогноз в кардиологии зависит от причины, вызвавшей поражение перикардиальных листков. Как правило, при правильной терапии удается полностью вернуть адекватное качество жизни и исключить снижение её продолжительности для пациента.