Портальная гипертензия – это комплекс признаков, которые часто проявляются в качестве осложнения цирроза печени. Циррозу характерно формирование узлов из рубцовой ткани. При этом меняется структура печени. Патология спровоцирована повышением давления внутри системы воротной вены, которое появляется при наличии препятствий на любом из участков указанного сосуда. Воротную вену называют также портальной. Она представляет собой крупную вену, задачей которой считается транспортировка крови от селезенки, кишечника (тонкого, толстого), желудка к печени.
Причины развития портальной гипертензии
Согласно МКБ-10 портальной гипертензии присвоен код К76.6. Синдром портальной гипертензии у мужчин, женщин развивается под воздействием различных этиологических факторов. Основной причиной развития этого состояния у взрослых считается массивное поражение паренхимы печени, спровоцированное такими болезнями этого органа:
- цирроз;
- гепатит (острый, хронический);
- паразитарные инфекции (шистосоматоз);
- опухоли.
Портальная гипертензия может быть следствием таких патологий:
- вне-, внутрипеченочный холестаз;
- опухоли холедоха;
- билиарный цирроз печени (вторичный, первичный);
- рак головки поджелудочной железы;
- желчнокаменная болезнь;
- интраоперационное повреждение, перевязка желчных протоков;
- опухоль печеночного желчного протока.
Особую роль в развитии заболевания играет отравление гепатотропными ядами, к которым относят грибы, медикаменты и др.
Портальной гипертензии способствуют также нижеуказанные нарушения:
- стеноз портальной вены;
- врожденная атрезия;
- тромбоз портальной вены;
- тромбоз печеночных вен, который врачи наблюдают при синдроме Бадда-Киари;
- опухолевое сдавление портальной вены;
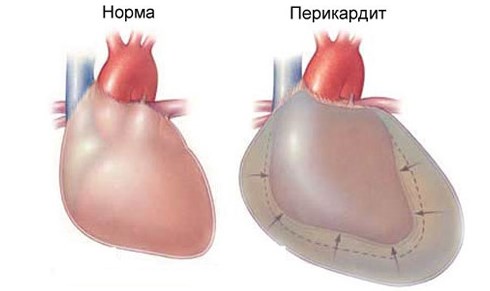
- констриктивный перикардит;
- повышение давления внутри правых отделов сердечной мышцы;
- рестриктивная кардиомиопатия.
Развиваться рассматриваемый комплекс симптомов может при критическом состоянии пациента, которое наблюдается при травмах, операциях, ожогах (обширных), сепсисе, ДВС-синдроме.
В качестве разрешающих факторов (непосредственных), которые дают толчок формированию клинической картины портальной гипертензии, врачи отмечают:
- терапию диуретиками, транквилизаторами;
- желудочно-кишечные кровотечения;
- оперативные вмешательства;
- злоупотребление алкогольными напитками;
- инфекции;
- избыток животных белков в пище.
У детей чаще возникает внепеченочная форма болезни. Она спровоцирована аномалиями закладки системы воротной вены. Также ее провоцируют врожденные, приобретенные болезни печени.
Формы
Специалисты, учитывая распространенность зоны высокого давления внутри портального русла, выделяют нижеуказанные формы патологии:
- тотальная. Ей характерно поражение всей сосудистой сети портальной системы;
- сегментарная портальная. При ней наблюдается ограниченное нарушение кровотока по селезеночной вене. Этой форме патологии характерна сохранность нормального кровотока, давления внутри воротной, брыжеечной вен.
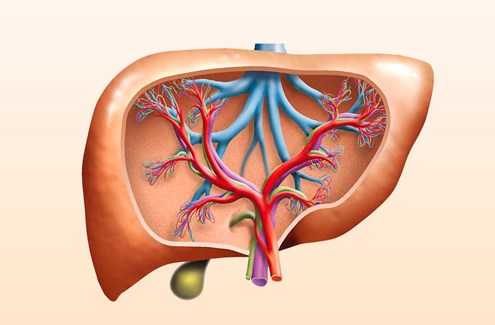
Если в основу классификации положить локализацию венозного блока, врачи выделяют такие виды портальной гипертензии:
- внутрипеченочная;
- предпеченочная;
- постпеченочная;
- смешанная.
Каждая из указанных форма патологии имеет свои причины развития. Рассмотрим их более подробно.
Внутрипеченочный вид (85 – 90%) включает в себя такие блоки:
- синусоидальный. Препятствие кровяного тока формируется внутри печеночных синусоидов (патология характерна циррозу, опухолям, гепатиту);
- пресинусоидальный. По пути внутрипеченочного кровотока возникает препятствие перед капиллярами-синусоидами (этот вид препятствия характерен узелковой трансформации печени, шистосомозу, саркоидозу, поликистозу, циррозу, опухолям);
- постсинусоидальный. Препятствие формируется за пределами синусоидов печени (состояние характерно фиброзу, веноокклюзионной болезни печени, циррозу, алкогольной болезни печени).
Предпеченочный вид (3 – 4%) спровоцирован нарушением кровотока внутри портальной, селезеночных вен, который возник из-за стеноза, тромбоза, сдавления указанных сосудов.
Постпеченочный вид (10 – 12%) обычно спровоцирован тромбозом, сдавлением нижней полой вены, констриктивным перикардитом, синдромом Бадда-Киари.
Смешанной форме патологии свойственно нарушение кровотока внутри внепеченочных вен (внепеченочная портальная гипертензия) и внутри печеночных вен. Препятствие внутри вены фиксируют врачи при тромбозе воротной вены, циррозе печени.
Патогенетическими механизмами портальной гипертензии считаются следующие:
- препятствие для оттока портальной крови;
- повышенное сопротивление ветвей воротной, печеночной вен;
- рост объема портального кровотока;
- отток портальной крови посредством системы коллатералей внутри центральных вен.
Стадии развития патологии
Клиническое течение портальной гипертензии включает четыре этапа развития:
- Начальный (функциональный). Присутствует тяжесть в правом боку, метеоризм.
- Умеренный (компенсированный). Данной стадии характерна умеренная спленомегалия, отсутствие асцита, легкое расширение вен пищевода.
- Выраженный (декомпенсированный). Этот этап сопровождается выраженными геморрагическим, отечно-асцитическим синдромом, спленомегалия.
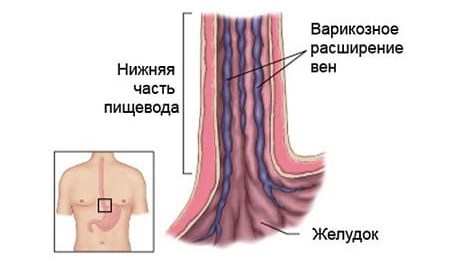
- Осложненный. Он может характеризоваться наличием кровотечения из вен (варикозно-расширенных) желудка, пищевода, прямой кишки. Также этой стадии характерна печеночная недостаточность, спонтанный перитонит, асцит.
Асцит при портальной гипертензии
Симптомы патологии
Укажем первые признаки портальной гипертензии, которые представлены диспептическими симптомами:
- неустойчивый стул;
- снижение аппетита;
- метеоризм;
- болезненность в правом подреберье, эпигастрии, подвздошных областях;
- тошнота;
- ощущение переполненности желудка.
Сопутствующими признаками считаются:
- быстрая утомляемость;
- ощущение слабости;
- проявление желтухи;
- похудение.
В некоторых случаях при портальной гипертензии первым симптомом считается спленомегалия. Выраженность указанного признака патологии зависит от степени обструкции, величины давления внутри портальной системы. Селезенка становится меньше из-за желудочно-кишечных кровотечений, падения показателя давления в портальной вене.
Иногда спленомегалия сочетается с такой патологией, как гиперспленизм. Это состояние представляет собой синдром, проявляющийся анемией, лейкопенией, тромбоцитопенией. Развивается оно из-за усиленного разрушения, частичного депонирования форменных элементов крови внутри селезенки.
При портальной гипертензии может развиваться асцит. При нем рассматриваемая болезнь характеризуется упорным течением, резистентностью к проведенной терапии. Этой болезни характерны следующие признаки:
- отеки лодыжек;
- увеличение размера живота;
- наличие на животе сетки расширенных вен (в области передней брюшной стенки). Они подобны голове медузы.
Особо опасным признаком развивающейся портальной гипертензии считается кровотечение. Оно может начинаться из вен следующих органов:
- желудок;
- пищевод;
- прямая кишка.
Кровотечения желудочно-кишечного тракта начинаются внезапно. Они склонны к рецидивам, характеризуются обильным вытеканием крови, могут спровоцировать постгеморрагическую анемию.
- Кровотечение из желудка, пищевода может сопровождаться кровавой рвотой, меленой.
- Геморроидальному кровотечению характерно выделение крови алого окраса из прямой кишки.
Кровотечение, возникающее при портальной гипертензии, иногда спровоцировано ранением слизистой, снижением свертываемости крови, повышением внутрибрюшного давления.
Диагностика
Обнаружить портальную гипертензию можно благодаря тщательному изучению анамнеза, клинической картины. Также специалисту понадобятся инструментальные исследования. Осматривая пациента, врач обязан обратить внимание на признаки коллатерального кровообращения, которые представлены:
- асцитом;
- извитыми сосудами в области пупка;
- расширением вен брюшной стенки;
- околопупочной грыжей;
- геморроем.
Лабораторная диагностика портальной гипертензии заключается в таких анализах:
- коагулограмма;
- анализ крови;
- биохимические показатели;
- анализ урины;
- сывороточные иммуноглобулины (IgA, IgG, IgM);
- антитела к вирусам гепатита.
Врачи могут направить пациента на рентгенографию. В этом случае назначают дополнительные методы диагностики:
- портографию;
- кавографию;
- спленопортографию;
- ангиографию мезентериальных сосудов;
- целиакографию.
Перечисленные диагностические методы предоставляют врачу возможность установить уровень блокировки портального кровотока, уточнить возможности наложения сосудистых анастомозов. Для оценки состояния печеночного кровотока используют статическую сцинтиграфию печени.
- Особую роль играет ультразвуковая диагностика. УЗИ способствует обнаружению асцита, гепатомегалии, спленомегалии.
- Для оценки размера воротной, верхней брыжеечной, селезеночной вен проводят допплерометрию сосудов печени. Расширение указанных вен свидетельствует о развитии портальной гипертензии.
- Установить уровень давления внутри портальной системы поможет чрескожная спленоманометрия. При рассматриваемой патологии показатель давления в селезеночной вене доходит до 500 мм вод. ст. В норме эти цифры не превышают 120 мм вод. ст.
- МРТ. Благодаря магнитно-резонансной томографии врач получает точную картинку исследуемых органов.
Обязательными методами диагностики при портальной гипертензии считаются нижеуказанные:
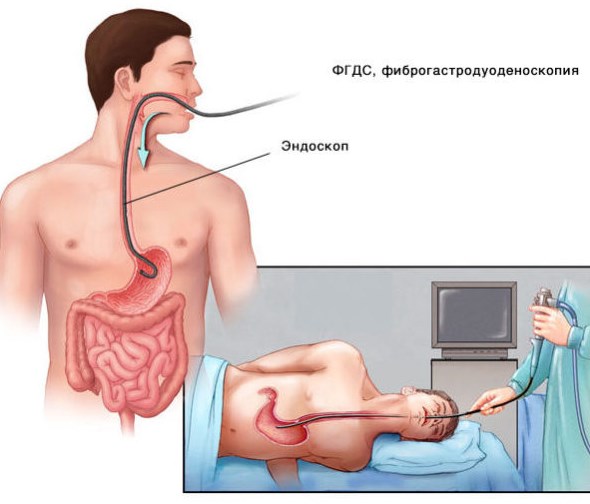
- ФГДС;
- эзофагоскопия;
- ректороманоскопия.
Перечисленные способы обследования способствуют обнаружению варикозного расширения вен желудочно-кишечного тракта. В некоторых случаях врачи эндоскопию заменяют рентгенографией пищевода, желудка. В крайнем случае назначают биопсию печени, диагностическую лапароскопию. Эти диагностические методы нужны для получения морфологических результатов, которые бы подтвердили предполагаемую болезнь, спровоцировавшую портальную гипертензию.
Лечение
Основой лечения при диагнозе «портальная гипертензия» считается излечение патологии, которая вызвала развитие рассматриваемой болезни (при алкогольном поражении печени исключают употребление горячительных напитков, при вирусном поражении органа проводят противовирусную терапию).
Особую роль нужно уделить диетотерапии. Она заключается в выполнении следующих требований:
- ограничение количества соли. За сутки допускается употребление этого продукта в объеме до 3 г. Это необходимо для уменьшения застоя жидкости в организме;
- понижение объема потребляемого белка. За сутки можно употреблять до 30 г в сутки. Этот объем следует равномерно распределить на весь день. Это требование снижает риск развития печеночной энцефалопатии.

Консервативная терапия
В комплекс консервативного лечения включены следующие методы:
- прием гормонов гипофиза. Указанные препараты понижают печеночный кровоток, снижают давление внутри воротной вены. Это осуществляется благодаря сужению артериол брюшной полости;
- прием диуретиков. Посредством мочегонных препаратов устраняются излишки жидкости из организма;
- прием бета-адреноблокаторов. Эти медикаменты понижают частоту, силу сокращений сердца. При этом снижается приток крови к печени;
- применение нитратов. Медикаменты представляют собой соли азотной кислоты. Они способствуют расширению вен, артериол, накоплению внутри мелких сосудов крови, снижению притока крови к печени;
- использование ингибиторов АПФ. Препараты снижают кровяное давление в венах.
- употребление препаратов лактулозы. Они представлены аналогом лактозы (молочного сахара). Медикаментозные средства этой группы убирают из кишечника вредные вещества, которые накапливаются вследствие сбоев в функционировании печени, а затем вызывают повреждение головного мозга;
- прием аналогов соматостатина (синтетических). Препараты представлены гормоном, продуцируемым головным мозгом, поджелудочной железой. Этот гормон способствует подавлению выработки многих других гормонов, биологически активных веществ. Под воздействием этих препаратов понижается портальная гипертензия благодаря тому, что артериол брюшной полости сужаются;
- проведение антибактериальной терапии. Этот лечебный метод предполагает удаление микроорганизмов, которые считаются возбудителями в организме различных болезней. Терапию обычно проводят после определения вида микроорганизма, оказавшего негативное воздействие.
Хирургическое вмешательство
Операцию при портальной гипертензии назначают при наличии у пациента следующих показаний:
- спленомегалия (увеличение объема селезенки), сопровождающаяся гиперспленизмом (это состояние представлено повышенным разрушением кровяных клеток внутри селезенки);
- варикозное расширение вен желудка, пищевода;
- асцит (эта патология представлена скоплением внутри брюшины свободной жидкости).
Для лечения заболевания применяют следующие хирургические методики:
- спленоренальное шунтирование. Эта процедура заключается в создании дополнительного пути кровотока внутрь почечной вены из вены селезенки. При этом новое русло минует печень;
- портосистемное шунтирование. При данной процедуре хирург формирует новый путь кровотока внутрь нижней полой вены из воротной вены. Новое русло также минует печень;
- трансплантация. Если нет возможности восстановить нормальное функционирование печени пациента, проводится ее пересадка. Зачастую используют часть этого органа, взятого от близкого родственника;
- деваскуляризация пищевода (нижнего отдела), верхней зоны желудка. Эту операцию называют также Sugiura. Она представлена перевязкой определенных артерий, вен желудка, пищевода. Эту операцию осуществляют для снижения риска кровотечений из сосудов желудка, пищевода. Дополняют это хирургическое вмешательство спленэктомией (операция представлена удалением селезенки).
Осложнения
Рассматриваемая патология способна вызвать следующие осложнения:
- гиперспленизм. Эта патология представляет собой усиленное снижение количества элементов крови;
- кровотечения ЖКТ (оккультные). Они возникают из-за портальной гастропатии, колопатии, язв кишечника;
- кровотечения из варикозно расширенных вен. Это могут быть вены прямой кишки, пищевода, желудка;
- печеночная энцефалопатия;
- грыжи.
- системные инфекции;
- бронхиальная аспирация;
- гепаторенальный синдром;
- спонтанный бактериальный перитонит;
- почечная недостаточность;
- печеночно-легочный синдром.
Профилактика
Легче предупредить болезнь, чем ее лечить. Профилактика портальной гипертензии предполагает выполнение определенных клинических рекомендаций.
Специалисты выделяют 2 вида профилактики:
- первичная. Направлена на предупреждение болезни, которая способна спровоцировать портальную гипертензию;
- вторичная. Ее целью считается своевременная терапия болезней, которые вызывают портальную гипертензию (тромбоз печеночных вен, цирроз печени).
Предотвратить появление осложнений помогут определенные действия:
- Профилактика кровотечений из расширенных вен желудка, пищевода. Для этого проводят ФЭГДС, своевременно лечат варикоз, регулярно исследуют вены.
- Предупреждение печеночной энцефалопатии. С этой целью сокращают количество потребляемого белка, принимают препараты лактулозы.
Прогноз
Прогноз рассматриваемой патологии зависит от присутствия, тяжести кровотечений, яркости проявления сбоев работы печени. Внутрипеченочная форма характеризуется неблагоприятным исходом (пациенты умирают из-за обильного ЖК-кровотечения, печеночной недостаточности). При внепеченочной гипертензии прогноз благоприятный. Продлить жизнь больного можно посредством наложения сосудистых портокавальных анастомозов.